فیستول چیست و به چه دلیلی ایجاد میشود؟
فیستول(به فرانسوی: Fistule) یعنی ایجاد حفره یا کانال که بر اثر تخریب نکروز بافت ایجاد شده است را فیستول گویند. به عبارتی دیگر هر نوع ارتباط غیر طبیعی با مجرای ارتباطی بین دو اندام مختلف یا دو بخش جداگانه از بدن مانند مثانه و واژن یا حتی دو رگ که در حالت طبیعی باید از هم جدا باشند، فیستول گفته می شود.
فهرست مطلب
ف
فیستول چیست؟
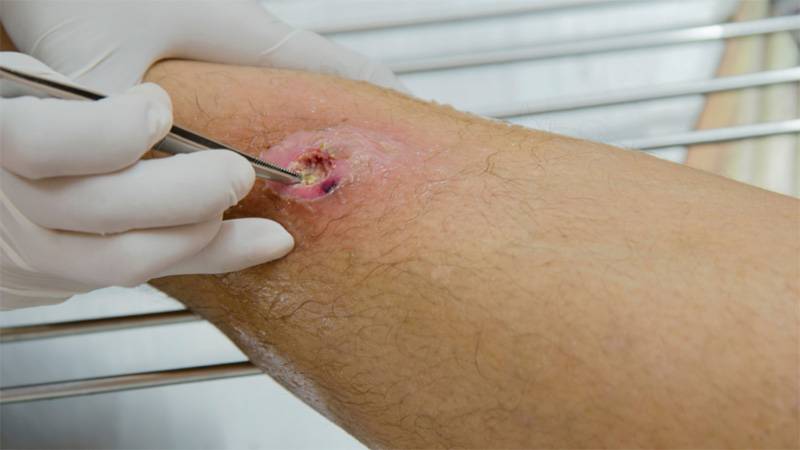
فیستولی که بین دو اندام داخلی از بدن ارتباط برقرار می کند، فیستول داخلی و فیستولی که یک سر آن روی پوست باز شود را فیستول خارجی می نامند. از نمونه های فیستول جراحی می توان به کاتتر سوپراپوبیک، کلستومی و نفروستومی اشاره کرد.
فیستول ها به دلیل اختلالات مادرزادی، تروما یا جراحی ایجاد می شوند. اماعفونت، التهاب یا بیماری هایی مانند بیماری کرون یا کولیت اولسراتیو نیز می تواند عامل ایجاد آن ها باشد. زمانی که این مشکل درمان نشود، می تواند به بقیه قسمت های بدن آسیب برساند. فیستول در قسمت های مختلف بدن دیده می شود. مانند: چشم، گوش، رحم، گردش خون (عروق ریوی، شریان ها) ، سیستم تنفسی (بین تراشه و مری)، دستگاه گوارش (غدد بزاقی، معده، پانکراس، آنوس و کولون)، بین مفاصل و بین سیستم ادراری و تناسلی.
مطلب مرتبط: کلینیک زخم
علل شایع فیستول
علل شایع به وجود آمدن فیستول را می توان در موراد زیر توضیح داد:
بیماری های التهابی روده مانند کرون
افرادی که بیماری های پوستی مزمن مانند هیدرادنتیس درجه سه (باعث درگیری غدد عرق پوست عمدتا در نواحی چین دار بدن می گردد) دارند امکان رشد و توسعه این مشکل در آن ها بیشتر است.
روش های درمانی
مانند جراحی کیسه صفرا باعث به وجود آمدن فیستول می شود یا رادیوتراپی که باعث ایجاد آن بین مثانه و واژن می شود.
تروما
ضربه به سر باعث ایجاد فیستول در بین گوش داخلی و میانی می شود. تروما در قسمت های دیگر بدن می تواند باعث ایجاد آن بین ورید و شریان بشود. زایمان انسدادی (زایمان سخت همراه با فشار زیاد بر روی مثانه و روده) می تواند فیستول واژن مثانه یا واژن رکتوم را به وجود آورد.
علل شایع به وجود آمدن فیستول را می توان در موراد زیر توضیح داد:
نکته: اگر چه فیستول ها به شکل لوله ای هستند اما ممکن است به شکل چند شاخه هم دیده شوند.
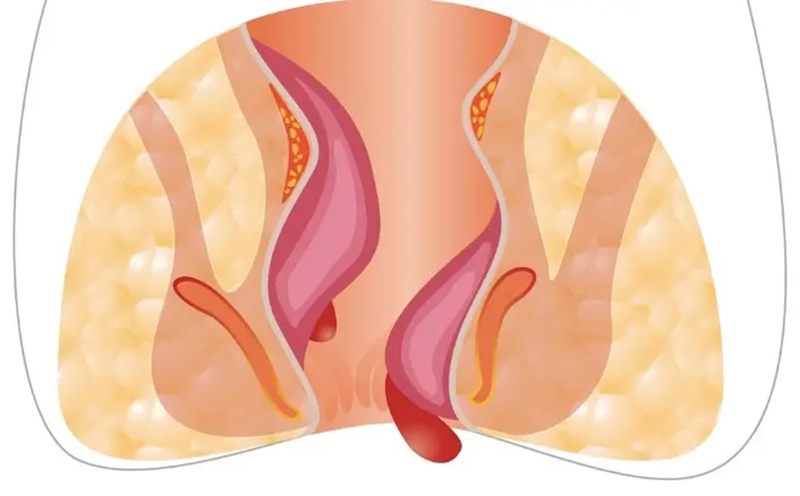
انواع آن
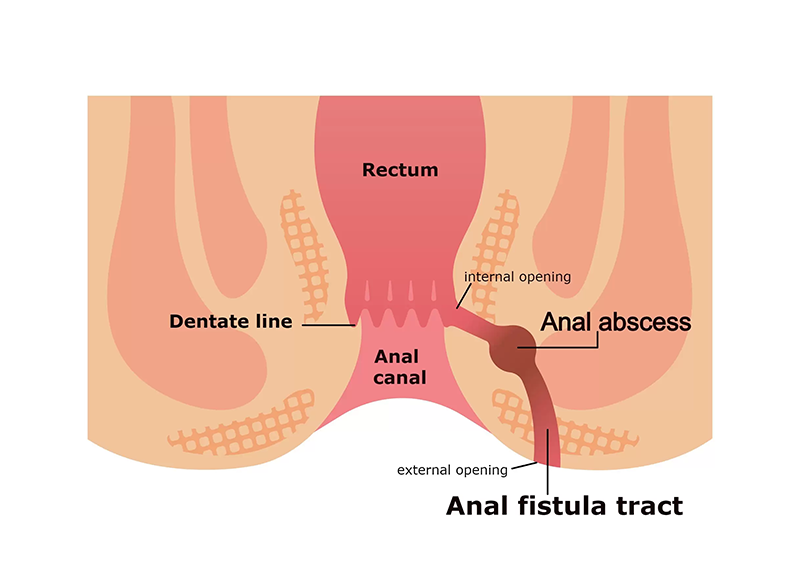
فیستول آنال : بیماری های التهابی روده ، کرون، کولیت اولسراتیو، توبرکلوزیس (سل)، ایدز، سابقه تروما به ناحیه آنال، رادیوتراپی
فیستول رکتوواژینال : ازدواج زود هنگام و زایمان در سن پایین ، عوارض زایمان انسدادی
فیستول دستگاه گوارش
فیستول دستگاه ادراری-تناسلی
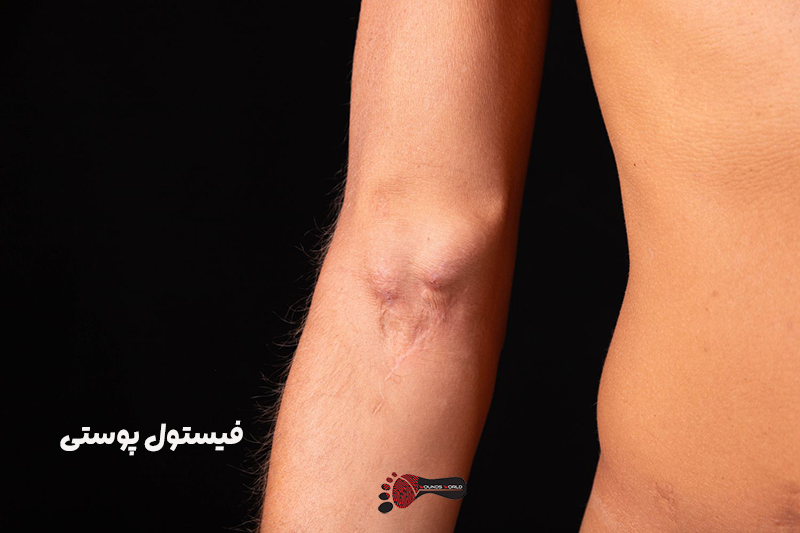
فیستول پوستی

علائم فیستول چیست؟
بر اساس محل قرارگیری ای مشکل در بدن، علائم متناسب آن ناحیه در بیمار دیده می شود. از علائم عمومی آن به موارد زیر می توان اشاره کرد:
سپسیس ، تهوع ، استفراغ، درد شکمی ، اسهال، درناژ، تب، لرز، احساس خستگی عمومی
علائم شایع فیستول پوستی
محل فیستول گرم، قرمز، دردناک و متورم بوده و ترشحات از آن بیرون می زند. ترشحات آن باید از نظر رنگ ، بو و مواد تشکیل دهنده آن مورد ارزیابی دقیق قرار بگیرد.
علائم فیستول دستگاه ادراری
- نشت ادرار از واژن
- سوزش و تحریک دستگاه تناسلی خارجی در زنان
- عفونت مکرر مجاری ادراری
- نشت گاز یا مدفوع به داخل واژن
- خروج مایع از واژن
ترشحات فیستول ادراری نمی تواند پوست را هضم کند ولی تغییر PH پوست در اثر تماس با ادرار منجر به پدیده خیس خوردگی و سپس زخم شدن پوست می شود. به هر حال ترشحات کنترل نشده سیستم ادراری به نوعی باعث ناتوانی بیمار و تحت تاثیر قرار دادن زندگی وی می شود. فستول های ادراری باعث تحمیل هزینه های زیاد پانسمان، مراقبت و درمان به بیمار می شود.
در مدیریت فیستول وزیکوواژینال یکی از مهم ترین چالش ها پیشگیری از خیس خوردگی پوست حساس پرینه می باشد.
مدیریت پزشکی فیستول ادراری: 1) خالی کردن مثانه از ادرار که برای رسیدن به این هدف کاتتر ادراری در مثانه تا پایان زمان بهبودی فیستول حفظ خواهد شد. 2) کنترل عفونت با تخلیه آبسه های موجود با کمک روش جراحی 3) انحراف مسیر جریان ادرار با استفاده از نفروستومی تا زمانی که فیستول کاملا بسته شود. که البته عوارضی همچون عفونت ادراری، ماسریشن، زخم، عفونت پوست و ناراحتی بیمار را ممکن است به همراه داشته باشد.
علائم فیستول آنال
آبسه مکرر مقعدی، درد و تورم اطراف آنوس، درد به دنبال جابه جایی مدفوع، خروج ترشح بدبو یا خونی در اطراف انوس از جمله علائم فیستول آنال هستند. فیستول های خارجی می توانند بر روی سطح پوست باز شوند و با علائم دیگری همراه هستند این علائم عبارتند از: درد شکم، انسداد روده دردناک، تب، بالا رفتن تعداد گلبول های سفید خون.
علائم فیستول داخلی
اسهال، خونریزی از رکتوم ، سپسیس ، اختلال در جذب مواد غذایی و کاهش وزن، دهیدراتاسیون و بدتر شدن بیماری های زمینه ای
مقاله ویژه: زخم عفونی
چه شرایطی مانع از بسته شدن خود به خودی فیستول میشود؟
یک یا چند عامل زیر بطور هم زمان می توانند مانع از بسته شدن فیستول بشوند:
- انسدادی در انتها یدیستال فیستول که مانع از خروج ترشحات آن می شود.
- وجود حفرات بزرگ آبسه
- گرانولاسیون و اپیتلیزاسیون مسیر فیستول
- وجود بدخیمی در طول آن
- وجود جسم خارجی در مسیر فیستول
- بافت رادیوتراپی شده
- بیماری کرون که با دوز بالای استروئید سرکوب ایمنی شده است.
- تخریب مسیر فستول که نیاز به جراحی برای ترمیم داشته باشد.
جدول پاتوفیزیولوژی انواع فیستول دستگاه گوارش
| نام فیستول | مشخصات فیستول | علل احتمالی |
|---|---|---|
| Salivary Fistula | فیستول غدد بزاقی حفره دهان به سطح پوست | می تواند یکی از عوارض بدخیمی ها بوده یا ناشی از جراحی های گوش و حلق باشد |
| Gastric Fistula | به صورت باز شدن معده به سطح پوست | می تواند ناشی از عوارض جراحی معده باشد یا اثر به جا مانده از گاستروستومی بیمار بعد از خارج کردن لوله باشد |
| Biliary Fistula | باز شدن کیسه صفرا بر روی سطح پوست | به دلیل انسداد کیسه صفرا، تومور، پانکراتیت یا مشکلات جراحی |
| Pancreatic Fistula | اتصال پانکراس به پوست یا بقیه ارگان ها | به دنبال عللی مانند عوارض پانکراتیت، جراحی پانکراس یا آسیب تیز یا غیر تیز به پانکراس که به مجراهای پانکراس وارد شود |
| Enterocutaneous Fistula | اتصال روده کوچک به پوست | بدلیل عوارض جراحی، سوراخ شدن آناستوموز، بیماری کرون و به دنبال رادیوتراپی |
| Colocutaneous Fistula | فیستول کولون به پوست | از عوارض جراحی کولون، بیماری کرون و بدخیمی |
| Rectovaginal Fistula | اتصال رکتوم به واژن | به دنبال رادیوتراپی یا بدخیمی |
| Entroenteric Fistula | فیستول روده رقیق به روده رقیق | به دنبال رادیوتراپی یا بیماری کرون |
| Entrocolic Fistula | فیستول روده رقیق به کولون | به دنبال رادیوتراپی یا بیماری کرون، بیماریهای همراه با دیورتیکول |
جدول پاتوفیزیولوژی انواع فیستول دستگاه ادراری تناسلی
| نام فیستول | مشخصات فیستول | علل احتمالی |
| Vesicovaginal Fistula | اتصال مثانه به واژن | به دنبال رادیوتراپی بدخیمی |
| Rectovesical Fistula | رکتوم به مثانه | بیماری دیورتیکول، کرون، بدنبال رادیوتراپی بدخیمی، تروما به لگن |
| Vesicocutaneous Fistula | اتصال مثانه به پوست | از عوارض جراحی های ادراری تناسلی بدخیمی، تروما به لگن |
مکان های شایع فیستول پوستی کدامند؟
- زخم های در حال بهبودی
- محل برش های جراحی
- محل خروج ترشحات زخم یا قرار دادن لوله تغذیه
بافتی که در حال بهبودی می باشد پس از 3 هفته، 30 درصد از استحکام خود را بدست می آورد و این استحکام طی 60 روز به 80 درصد می رسد. بنابراین فستول در محلی که استحکام کمتری دارد مانند محل برش جراحی یا محل عبور لوله های تغذیه به وجود می آیند.
مقاله ویژه: زخم دیابتی
روشهای تشخیص و درمان آن
برای فیستول رکتوواژینال: 1) سی تی اسکن 2) MRI 3) گرافی با ماده حاجب 4) مانومتری و سونوگرافی
تشخیص فیستول آنال: 1) آندوسکوپی 2) سونوگرافی 3) سیگموئیدسکوپی
درمان پزشکی اساسا بر اصل حمایت از مکانیسم های فیزیولوژیک و کمک به بهبود خود به خودی می باشد. مداخله جراحی عموما گزینه آخر در روش های درمانی فیستول است. در مدیریت پزشکی این مشکل موارد زیر مدنظر می باشد.
- حفظ تعادل مثبت نیتروژن با تغذیه بیمار
- حفظ تعادل بیوشیمیایی
- مدیریت الکترولیت ها
- تعادل مایعات
- استراحت روده
- تجویز دارویی مانند اکتروتاید که میزان ترشحات را می کاهد و حرکت روده را کم می کند.
- حذف به روش جراحی (آخرین گزینه)
درمان های غیر تهاجمی:
- چسب فیبرین : نوعی چسب پزشکی مخصوص برای پر کردن فضای فیستول است. چسب ها معمولا از دو عامل فیبرینی و یک عامل سردکننده (به صورت ناگهانی) تشکیل شده اند. سرچشمه تولید چسب های بافتی انسانی، فیبرینوژن و سرچشمه تولید چسب های بافتی دامی، ترومبین است. در درون خون انسان، ذخایر ارزشمندی وجود دارند که تاکنون 12 فاکتور از آن به عنوان فاکتورهای رشد و حیاتی شناسایی شده اند. در چسب بافتی ساخته شده، 8 تا 12 برابر از 3 فاکتورهای حیات بخش نسبت به پلاسما وجود دارد.
- پلاگ : تهیه شده از ماتریکس کلاژن که برای پر کردن فستول از آن استفاده می شود.
- درمان جراحی:
این روش به دو صورت امکان پذیر است. یکی جراحی از طریق باز کردن دیواره شکم و دسترسی به فیستول و دیگری جراحی به صورت لاپاراسکوپی
- درمان دارویی:
آنتی بیوتیک ها برای درمان عفونت های فیستول استفاده می شود با این حال هنوز هیچ راه حل دارویی برای درمانش وجود ندارد. فیستول یک تهدید جدی برای سلامتی بدن است اما زمانی که درمان به سرعت آغاز شود به خوبی به درمان پاسخ می دهد و بهبودی پیدا می کند.
- درمان حمایتی:
در فیستول آنال نشستن در آب ولرم، استفاده از مسکن و غذای پرفیبر جزو درمان های حمایتی می باشد.

دانش آناتومی به ما کمک می کند تا نوع فیستول را مشخص کنیم. در زمان بررسی آن ها باید به خصوصیات ترشحات فستول خارجی از نظر مقدار، رنگ، بو، غلظت و PH دقت کرد. گاهی موارد بررسی ترشحات در آزمایشگاه نیاز می باشد. زمانی که با یک فیستول مزمن و با ترشحات زیاد مواجه هستیم، آنالیز نوع ترشحات و میزان آب و الکترولیت های دفعی در ترشحات آن لازم است تا در صورت لزوم برای بیمار جایگزین شود. بررسی های رادیولوژیک مانند گرافی ساده یا با ماده حاجب می تواند اطلاعاتی را در مورد نوع فیستول و وسعت آن در اختیار ما قرار دهد. سیستوسکوپی، اندوسکوپی و معاینه واژینال نیز می تواند سایز و محل قرارگیری آن را مشخص کند.
ارزیابی بیمار: وجود فیستول می تواند ناتوان کننده باشد و برای بیماری که شدیدا در معرض خطر قرار دارد می تواند تهدید کننده حیات باشد. لذا فیستول به مدیریت جامع پزشکی و پرستاری نیاز دارد. بیمار بایستی از نظر علائم اختلال الکترولیتی، دهیدراتاسیون و سوتغذیه مرتب بررسی شود.
پوست اطراف آن ممکن است در اثر وجود ترشحات دفعی فیستول دچار ماسریشن و زخم شود لذا مراقبت از این پوست اطراف فیستول بسیار مهم و اثربخش می باشد. مایع و الکترولیت خارج شده از فستول تحت تاثیر منشا آن در درون بدن می باشد.به طور طبیعی دستگاه گوارش شامل معده و روده ها روزانه 7000 میلی لیتر ترشح دارد که این مقدار 50 تا 200 میلی لیتر آن با مدفوع از بدن دفع می شود و بقیه در روده های بزرگ و کوچک بازجذب می شوند. PH ترشحات خروجی از دستگاه گوارش بستگی به منشا ترشح متفاوت است بطوریکه ترشحات معده اسیدی و ترشحات بقیه قسمت های دستگاه گوارش قلیایی است.
مدیریت بیمار و فیستول: 1) آسایش و حمایت بیمار 2) جایگزینی آب و الکترولیت ها 3) مکمل غذایی 4) حفظ تمامیت پوست 5) مهار ترشح و بوی بد 6) پیشگیری از عفونت
مهار ترشحات فیستول برای بیمار بسیار اهمیت دارد زیرا خروج ترشحات آن و خیس کردن لباس ها برای بیمار یکی از دغدغه های مهم است. از طرفی این ترشحات تمامیت پوست بیمار را تحت تاثیر قرار داده و تحرک بیمار را محدود می کند. بیمار دارای فستول نیاز به بستری شدن طولانی مدت در بیمارستان دارد و برای بهبودی بیمار نیاز به همکاری تیم پزشکی، پرستاری و روان درمانگر می باشد. بازتوانی بیمار به میزان زیادی به حمایت های تیم درمانی از بیمار بستگی دارد.
جایگزینی آب و الکترولیت :
جایگزینی آب و الکترولیت ها می تواند به صورت خوراکی، تغذیه با NG یا از راه وریدهای مرکزی باشد. ممکن است ترشحات سیستم گوارشی که از فیستول خارج می شود دوباره به دستگاه گوارش بازگردانده شود. در این روش بایستی فرآیند جمع آوری و بازگرداندن ترشحات به بدن کاملا بهداشتی باشد تا از به وجود آمدن عفونت پیشگیری نماید.
مکمل غذایی:
تغذیه خوب روند بهبودی را تسریع می بخشد. تغذیه ناکافی، یکی از مشکلات بیمارانی است که زخم باز همراه با ترشح دارند. دلایل کلی در خصوص تغذیه ناکافی این بیماران عبارتند از:
- رژیم غذایی ناکافی به دلیل عدم دسترسی به مواد غذایی مناسب و یا عدم اطلاع از تغذیه مناسب
- سوء جذب غذا بدلیل بیماری ها، فیستول یا جراحی بای پس بر روی دستگاه گوارش
- افزایش نیاز متابولیکی، بدلیل جراحی، تب یا بیماری ها
- افزایش از دست دادن مواد غذایی ناشی از وجود فیستول، زخم باز یا بافت روباز وسیع مانند سوختگی
- استفاده طولانی مدت از داروهای سرکوب کننده اشتها، حس چشایی، جذب و متابولیسم
بیمارانی که دارای زخم ترشح دار مزمن یا ترشحات زیاد فیستول هستند در معرض خطر سوء تغذیه قرار دارند. ارزیابی بیمار باید به طور صحیح انجام شود تا نیاز تغذیه ای بیمار تعیین شود. یکی از روش های روتین برای جایگزینی در این بیماران، تغذیه از راه وریدی است خصوصا وقتی که بیمار روش خوراکی را تحمل نمی کند. خوردن و آشامیدن، سیستم گوارشی بیمار را تحریک کرده و میزان ترشحات دفعی توسط فیستول را افزایش می دهد.
مایع درمانی به تنهایی قادر نیست تا کمبود غذایی بیمار را برطرف کند زیرا یک لیتر سرم دکستروز 5 درصد، فقط 200 کیلو کالری انرژی برای بیمار خواهد داشت.
حفظ پوست اطراف فیستول بستگی به نوع آن، میزان ترشحات خروجی فستول و نوع پانسمان مورد استفاده برای کنترل ترشحات دارد. تماس ترشحات با پوست می تواند به سرعت باعث ایجاد ماسریشن و زخم شود به خصوص زمانی که ترشحات حاوی آنزیم های گوارشی باشد. بنابراین هدف اولیه در برخورد با ترشحات فیستول، ممانعت از تماس ترشحات با پوست به یکی از روش های زیر است:
مصرف محصولات دارویی مراقبت از پوست، به وسیله کیسه استومی ، پانسمان جاذب، ساکشن کردن.
انتخاب نوع وسیله برای مهار ترشحات آن به میزان زیادی بستگی به محل قرارگیری فیستول و پوست اطراف آن دارد.
سوالات متداول
چه مراقبتهایی برای بیمار مبتلا به فیستول لازم است؟
تغذیه مناسب و استفاده از مکملهای غذایی
مراقبت از پوست اطراف فیستول
کنترل عفونت
پیگیری منظم پزشکی
درمان غیرجراحی فیستول چگونه است؟
استفاده از چسب فیبرین
استفاده از پلاگ کلاژنی
درمان دارویی با آنتیبیوتیکها
درمانهای حمایتی
انواع اصلی فیستول کدامند؟
فیستول آنال
فیستول رکتوواژینال
فیستول دستگاه گوارش
فیستول دستگاه ادراری-تناسلی
فیستول پوستی
علل اصلی ایجاد فیستول چیست؟
از علل اصلی ایجاد فیستول میتوانیم به بیماریهای التهابی روده مانند کرون، بیماریهای پوستی مزمن، عوارض جراحی و درمانهای پزشکی، تروما و آسیبهای فیزیکی، عفونت و التهاب اشاره کنیم.