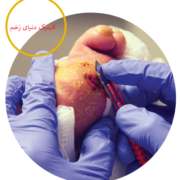
همه چیز در خصوص درمان زخم جراحی (روش های درمان + مراقبت ها)
/0 دیدگاه/در درمان, زخم جراحی/توسط alikh1010درمان زخم جراحی
زخمهای بعد از عمل جراحی یکی از چالشهای مهم پس از انجام اعمال جراحی محسوب میشوند. التیام زخم و بازگشت به سلامتی کامل پس از جراحی، یک فرایند طبیعی است اما ممکن است در برخی موارد با مشکلات و عوارضی همراه باشد.
کنترل عفونت، مراقبت صحیح از زخم، تغذیه مناسب و رعایت نکات بهداشتی از جمله ملزومات مهم در دوران نقاهت و التیام سریعتر زخم هستند. این فرایند میتواند با توجه به نوع جراحی انجام شده و وضعیت سلامتی فرد، از چند روز تا چند ماه طول بکشد.
پس با توجه به اهمیت زخم جراحی و نقش آن در بازگشت سریع بیمار به زندگی عادی، ضروری است تا به تمام جوانب مربوط به کنترل، مراقبت و درمان آن بپردازیم.
این مقدمه و سخن آغازین کوتاهی در مورد اهمیت بحث زخم جراحی بود. امیدوارم مفید واقع شده باشد. در صورت نیاز به توضیح یا بسط بیشتر، در خدمتم.
روشهای درمان زخمهای پس از عمل جراحی
کنترل و پیشگیری از عفونت:
عفونت یکی از شایعترین عوارض پس از اعمال جراحی است که میتواند منجر به طولانیشدن دوره نقاهت و حتی بروز مشکلات حادتر سلامتی شود. بر اساس آمارها، حدود 30 درصد از زخمهای جراحی دچار عفونت میشوند.
کارشناسان پزشکی تأکید میکنند که پیشگیری و کنترل به موقع عفونت زخمها، نقش بسزایی در کاهش عوارض و تسریع التیام دارد. استفاده از آنتیبیوتیکهای مناسب، پانسمان مرتب و بهداشتی ناحیه زخم و پرهیز از لمس مستقیم آن، از جمله اقدامات توصیهشده است.
همچنین رعایت نکات بهداشت فردی و استریلسازی وسایل و لباسها میتواند از ورود عفونت به زخم جلوگیری کند.
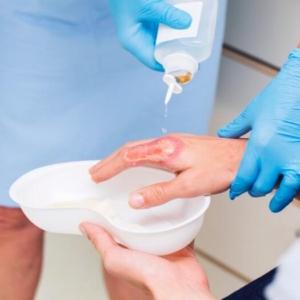
پانسمان مرتب زخم:
کارشناسان پزشکی میگویند: پانسمان منظم و مرتب زخمهای جراحی نقش بسزایی در پیشگیری از آلودگی مجدد، کنترل عفونت و تسریع روند بهبودی دارد.
طبق توصیه پزشکان، پانسمان باید حداقل روزی یک بار و در صورت نیاز بیشتر، تعویض شود. استفاده از باند استریل، گاز و مواد ضدعفونیکننده در پانسمان برای محافظت هرچه بیشتر زخم ضروری است.
همچنین پرستاران و پزشکان تأکید میکنند که شستشو و ضدعفونی کردن دستها قبل از برداشتن پانسمان قدیمی و قرار دادن پانسمان جدید بسیار حائز اهمیت است تا از انتقال آلودگی و باکتریها به زخم جلوگیری شود.
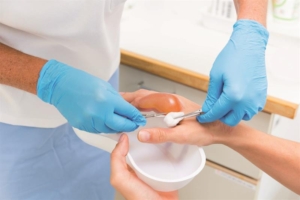
استفاده از داروهای موضعی ترمیم و التیامدهنده:
به گزارش پزشکان، استفاده از کرمها، ژلها و اسپریهای حاوی موادی مانند کلاژن، اسید هیالورونیک، ویتامین C و E و همچنین کوآنزیم Q10 به شدت در تسریع روند بهبود زخمهای پس از اعمال جراحی مؤثر است.
این مواد با خاصیت آنتیاکسیدانی و ضدالتهابی خود از التهاب و تورم ناحیه زخم میکاهند و سبب تحریک رشد سلولهای جدید و افزایش جریان خون موضعی میشوند.
کارشناسان توصیه میکنند این داروها را طبق دستور پزشک و پس از پانسمان زخم به صورت مرتب استفاده کرد تا ضمن حفظ ناحیه زخم، روند بهبودی تسریع شود.
تغذیه مناسب و غنی از ویتامینها و مواد معدنی:
کارشناسان تغذیه میگویند، رژیم غذایی مناسب و سرشار از ویتامینها و املاح معدنی، نقش بسزایی در تقویت سیستم ایمنی و تسریع فرایند التیام و بهبود زخمهای ناشی از عملهای جراحی دارد.
غذاهای حاوی ویتامین C مانند میوهها و سبزیجات تازه، ویتامین A موجود در شیر و لبنیات، روی و پروتئین که در گوشتهای کمچرب و حبوبات یافت میشود، از ارکان اصلی رژیم غذایی التیامبخش زخم بهشمار میآیند.
همچنین تأمین آب کافی بدن و دریافت ویتامینها از مکملهای غذایی در صورت تجویز پزشک، میتواند کمککننده باشد.
اجتناب از فشار و تحمل وزن بر روی ناحیه جراحی شده:
پزشکان و متخصصان توانبخشی تأکید میکنند که یکی از مهمترین نکات در دوران نقاهت پس از جراحی، پرهیز از اعمال فشار یا تحمل وزن بر روی ناحیه عملشده است.
این کارشناسان به بیماران توصیه میکنند برای جلوگیری از باز شدن زخم، عفونت و درد بیشتر، حداقل به مدت چند روز و تا زمانی که پزشک اجازه دهد، از فعالیت بدنی شدید، بلند کردن اجسام سنگین یا ایستادن یا نشستن طولانی بپرهیزند و بر روی زخم فشار نیاورند.
با این احتیاطها میتوان از بروز عوارض احتمالی جلوگیری کرد و به التیام سریعتر و بهتر زخم پس از جراحی کمک شایانی نمود.
عوامل موثر در التیام زخمهای جراحی
عوامل متعددی در التیام موفقیتآمیز و بهبود سریع زخمهای ناشی از عملهای جراحی نقش دارند.
اولین و مهمترین عامل، پیشگیری و کنترل بهموقع عفونت است. استفاده بهجا از آنتیبیوتیکهای مکمل و موضعی و پانسمان مناسب و مرتب زخم، از ابتلای آن به عفونتهای قارچی و باکتریایی جلوگیری میکند.
عامل بعدی، تغذیه مناسب و غنیشده با مکملهای تجویزی پزشک است. مصرف غذاهای حاوی پروتئین، ویتامینهای A، C، E و املاح معدنی نظیر روی و سلنیوم، سیستم ایمنی بدن را تقویت کرده و فرایند التیام را تسریع میبخشد.
استراحت کافی و عدم تحمل وزن یا فشار بر محلّ زخم نیز حائز اهمیت فراوان است. ورزشهای ملایم و فیزیوتراپی پس از طی دوران استراحت نیز میتواند التیام را تسهیل کند.
در کنار این موارد، استفاده از داروها و مکملهای خوراکی و موضعی تجویزشده توسط پزشک، کنترل مرتب زخم و رعایت نکات بهداشت فردی توسط بیمار، از دیگر نکاتی است که در التیام و بهبودی مؤثرند.
مطلب مرتبط: 0 تا 100 درمان زخم دیابتی
پانسمانها و داروهای تسریعکننده بهبود زخمهای پس از عمل
به گفته کارشناسان پزشکی، استفاده از انواع پانسمانهای استریل و آغشته به موادی مانند بتادین و نیترات نقره، به حفظ پاکیزگی زخم و جلوگیری از آلودگی مجدد آن کمک شایانی میکند.
همچنین مصرف مرتب داروها و کرمهای تجویزی پزشک که حاوی موادی همچون کلاژن، اسید هیالورونیک، ویتامین C و روغن درخت چای سبب تسریع التیام سلولهای آسیبدیده و رفع التهاب میشود، نقش بهسزایی در بهبود سریعتر زخم دارد.
البته کارشناسان هشدار میدهند که افراد دارای حساسیت پوستی به هر یک از این مواد، باید قبل از مصرف حتما با پزشک معالج خود مشورت کنند.
تغذیه مناسب برای درمان سریعتر زخمهای جراحی
تغذیه مناسب یکی از مهمترین عوامل تأثیرگذار در التیام و بهبود سریع زخمهای ناشی از جراحی است.
کارشناسان تغذیه میگویند: دریافت کافی پروتئین از طریق مصرف گوشتهای کمچرب، تخممرغ، ماهی، شیر و لبنیات، برای ترمیم بافتهای آسیبدیده زخم ضروری است.
ویتامینهای محلول در آب مانند ویتامین C موجود در انواع میوهها و سبزیجات و ویتامین A یافتشده در شیر و زرده تخممرغ نیز در تقویت سیستم ایمنی بدن برای مقابله با التهاب و عفونت بسیار مفید هستند.
مصرف غلات سبوسدار، حبوبات، آجیل و دانهها که منبع غنی آهن و روی محسوب میشوند نیز کمککننده است.
شایان ذکر است تأمین آب کافی بدن از طریق آب، آبمیوههای طبیعی و چایهای گیاهی برای جبران کسری مایعات و الکترولیتها، نقشی اساسی در التیام سریعتر زخم دارد.
در کنار اینها، مصرف مکملهای ویتامینی و معدنی با تجویز پزشک، باعث تسریع روند بهبودی میشود.
نکات مراقبت از زخم بعد از عمل جراحی
تغذیه مناسب یکی از مهمترین عوامل تأثیرگذار در التیام و بهبود سریع زخمهای ناشی از جراحی است.


کارشناسان تغذیه میگویند: دریافت کافی پروتئین از طریق مصرف گوشتهای کمچرب، تخممرغ، ماهی، شیر و لبنیات، برای ترمیم بافتهای آسیبدیده زخم ضروری است.
ویتامینهای محلول در آب مانند ویتامین C موجود در انواع میوهها و سبزیجات و ویتامین A یافتشده در شیر و زرده تخممرغ نیز در تقویت سیستم ایمنی بدن برای مقابله با التهاب و عفونت بسیار مفید هستند.
مصرف غلات سبوسدار، حبوبات، آجیل و دانهها که منبع غنی آهن و روی محسوب میشوند نیز کمککننده است.
شایان ذکر است تأمین آب کافی بدن از طریق آب، آبمیوههای طبیعی و چایهای گیاهی برای جبران کسری مایعات و الکترولیتها، نقشی اساسی در التیام سریعتر زخم دارد.
در کنار اینها، مصرف مکملهای ویتامینی و معدنی با تجویز پزشک، باعث تسریع روند بهبودی میشود.
عوارض احتمالی زخمهای بعد از جراحی و روشهای پیشگیری
زخمهای ناشی از جراحی میتوانند در مواردی با عوارضی همچون عفونت، باز شدن بخیهها، خونریزی مجدد، التهاب و ترشح زیاد همراه باشند.
کارشناسان پزشکی میگویند: اجتناب از لمس مستقیم و خارش زخم، عدم خیس کردن ناحیه بخیه شده، تعویض به موقع پانسمان، پرهیز از فعالیتبدنی شدید و اعمال فشار بر زخم، از مهمترین راههای پیشگیری از بروز عوارض هستند.
همچنین مصرف به موقع داروهای آنتیبیوتیکی، التیامبخش و ضدالتهاب تجویزشده، رعایت بهداشت فردی، تغذیه مناسب و استراحت کافی، در کاهش خطر عوارض کمککنندهاند.
در صورت بروز تورم، قرمزی، ترشح زیاد یا درد و حساسیت بیش از حد در ناحیه زخم جراحی، باید فوراً به پزشک مراجعه شود تا اقدامات درمانی لازم به موقع انجام گیرد.
فیزیوتراپی و ورزشهای مفید در درمان سریعتر زخمها
فیزیوتراپی و انجام ورزشهای ملایم و هدفمند، نقش مهمی در تسریع بهبود زخمهای پس از اعمال جراحی ایفا میکند.
فیزیوتراپیستها توصیه میکنند پس از گذشت حداقل 2 تا 3 هفته از عمل جراحی و در طول دوره نقاهت، انجام ماساژهای ملایم و درمانی با دستگاههای الکتروتراپی در ناحیه زخم موجب تسکین التهاب، کاهش درد و تسریع روند بهبودی میشود.
همچنین ورزشهایی مانند پیادهروی و شنای آرام، تمرینات کششی و یوگای ملایم، با تقویت سیستم گردش خون و تسریع رساندن اکسیژن و مواد مغذی به بافتها، باعث تحریک رشد سلولهای جدید زخم و التیام سریعتر آن میشوند.
البته قبل از شروع هر برنامهای، حتما باید با پزشک مشورت شود تا از مناسب بودن آن برای وضعیت خاص بیمار اطمینان حاصل گردد.
رژیم غذایی مناسب در دوره نقاهت پس از عمل جراحی
رژیم غذایی مطلوب و مناسب در دوران نقاهت بعد از عملهای جراحی، نقش بسزایی در تسریع التیام زخم، کاهش عوارض احتمالی و بازگشت سریعتر به زندگی عادی دارد.
متخصصان تغذیه معتقدند مصرف غذاهای سرشار از پروتئین نظیر ماهی، مرغ، تخممرغ، لبنیات کمچرب و حبوبات، برای ترمیم و التیام سلولها و بافتهای آسیبدیده ضروری است.
همچنین میوهها و سبزیجات تازه که سرشار از ویتامین C و ضداکسیدانها هستند و نیز غلات سبوسدار و آجیل، با افزایش ایمنی بدن، فرایند بهبودی را تسریع میبخشند.
شایان ذکر است مصرف آب کافی، آب میوههای تازه و سوپهای سبک، از اهمیت ویژهای برخوردار است.
در کنار اینها، استفاده از مکملهای ویتامین و معدنی با تجویز پزشک، کمککننده خواهد بود.
بهترین روش های درمان زخم جراحی
بهترین روشهای درمان زخم جراحی عبارتند از:
– پانسمان مرتب و بهداشتی زخم با استفاده از باند استریل، بتادین و نیترات نقره جهت جلوگیری از آلودگی مجدد
– مصرف منظم داروها و محصولات ترمیمکننده مانند کرمهای حاوی ویتامین E، C و کلاژن برای تسریع التیام
– تغذیه مناسب با تاکید بر مصرف غذاهای سرشار از پروتئین، ویتامینهای A، C، E و ریزمغذیها برای تقویت سیستم ایمنی
– اجتناب از فعالیتهای سنگین و اعمال فشار بر زخم به مدت حداقل 2 تا 3 هفته پس از عمل
– استراحت کافی و خواب راحت و پیروی از دستورات پزشک در دوران نقاهت پس از عمل
با کمک این روشها و مراجعه به کلینیک زخم تخصصی میتوان به بهبودی سریعتر و موثرتر زخمهای حاصل از جراحیها کمک کرد.