چگونه عسل بر روی زخم ها استفاده می شود؟
مردم هزاران سال از عسل برای ترمیم زخم استفاده کرده اند. در حالی که اکنون گزینه های بسیار موثر ترمیم زخم نیز داریم ، ممکن است عسل هنوز هم برای بهبود زخم های خاص مفید باشد.
عسل دارای خواص ضد باکتری و تعادل pH منحصر به فردی است که باعث ترشح اکسیژن و ترمیم کننده های زخم می شود.
قبل از هرچیز ، بدانید که متخصصان مراقبت از زخم از عسل برای بهبود زخم های مزمن و سایر آسیب ها استفاده می کنند.
آیا عسل برای بهبود زخم موثر است؟
عسل یک ماده شیرین است که نشان داده شده است دارای اجزای فعال است که می تواند به بهبود زخم کمک کند.
عسل فواید زیر را در بهبود زخم ها ارائه می دهد:
pH اسیدی عسل باعث بهبود می شود. عسل دارای pH اسیدی بین 3.2 تا 4.5 است. هنگامی که روی زخم ها اعمال می شود ، pH اسیدی خون را ترشح می کند تا اکسیژن آزاد کند ، که برای بهبود زخم مهم است. pH اسیدی همچنین باعث کاهش وجود موادی به نام پروتئاز می شود که روند بهبود زخم را مختل می کند.
شکر اثر اسمزی دارد. قندی که به طور طبیعی در عسل وجود دارد ، باعث بیرون کشیدن آب از بافت های آسیب دیده می شود (معروف به اثر اسمزی). این تورم را کاهش می دهد و جریان لنفاوی را ترمیم می کند تا زخم بهبود یابد. شکر همچنین آب را از سلولهای باکتریایی خارج می کند که می تواند از تکثیر آنها جلوگیری کند.
اثر ضد باکتری. ثابت شده است که عسل بر روی باکتریهایی که معمولاً در زخمها وجود دارند مانند استافیلوکوکوس اورئوس مقاوم به متی سیلین (MRSA) و انتروکوکهای مقاوم به ونکومایسین (VRE) اثر ضد باکتری دارد. بخشی از این مقاومت ممکن است از طریق اثرات اسمزی آن باشد.
اکثر متخصصان پزشکی از نوع خاصی از عسل روی زخم ها استفاده می کنند که عسل مانوکا نام دارد. این عسل از درختان مانوکا حاصل می شود. عسل مانوکا از آنجا که حاوی ترکیب متیل گلوکسال است بی نظیر است. این ترکیب سیتوتوکسیک است (باکتری ها را از بین می برد) و یک مولکول کوچک است که ممکن است به راحتی به پوست و باکتری ها منتقل شود.
برای زخم های شدید ، بهتر است پزشک یا پرستار مراقبت از زخم به شما نشان دهند که چگونه اولین بار عسل را استفاده کنید. دلیل این امر این است که میزان عسل و نحوه استفاده از پانسمان می تواند بر میزان ترمیم زخم موثر باشد.
همیشه با دست ها ی تمییز و اپلیکاتورهایی مانند گاز استریل و نوک پنبه شروع کنید.
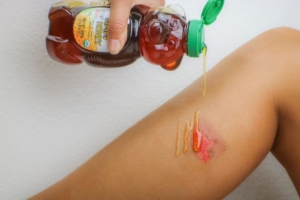
ابتدا عسل را روی پانسمان بمالید و سپس پانسمان را به پوست بمالید. این به شما کمک می کند تا هنگامی که مستقیماً روی پوست قرار می گیرد ، کثیف بودن عسل کاهش یابد. همچنین می توانید از پانسمان های آغشته به عسل مانند پانسمان های برند MediHoney را که چندین سال است در بازار وجود دارد خریداری کنید. اگر بستر عمیق زخم مانند آبسه دارید ، یک استثنا است. قبل از استفاده از پانسمان ، عسل باید بستر زخم را پر کند.
یک پانسمان خشک و تمیز روی عسل قرار دهید. این می تواند نوارهای گاز استریل یا یک باند چسب باشد.
هنگام تخلیه زخم از پانسمان ، پانسمان را تعویض کنید. همانطور که عسل شروع به بهبود زخم می کند ، تغییرات پانسمان احتمالاً کمتر اتفاق می افتد.
دستان خود را پس از پانسمان زخم بشویید.
10 نکته ای که باید درباره عسل برای سوختگی بدانید:
1.عسل می تواند در سوختگی جزئی درجه یک ایمن باشد
بله ، شما می توانید برخی از سوختگی های جزئی را در خانه با روش های درمانی طبیعی درمان کنید ، اما قبل از انجام این کار ، می خواهید انواع مختلف سوختگی را درک کنید.
چهار طبقه بندی اولیه سوختگی وجود دارد.
سوختگی درجه یک. این سوختگی های خفیف دردناک هستند و باعث قرمزی جزئی لایه خارجی پوست می شوند.
سوختگی درجه دو. این موارد شدیدتر از سوختگی خفیف هستند زیرا روی لایه زیرین پوست نیز تأثیر می گذارند و باعث درد ، تورم ، تاول و قرمزی می شوند.
سوختگی های درجه سه. این سوختگی های بسیار جدی می تواند به هر دو لایه پوست آسیب برساند یا به طور کامل از بین ببرد. اینها نیاز به رسیدگی فوری پزشکی دارند.
سوختگی درجه چهار. علاوه بر آسیب ناشی از سوختگی درجه سه ، سوختگی درجه چهار نیز به چربی گسترش می یابد. باز هم ، توجه فوری پزشکی لازم است.
علاوه بر این چهار طبقه بندی اولیه ، سوختگی های درجه پنجم به عضله شما و آسیب ناشی از سوختگی های درجه ششم تا استخوان گسترش می یابد.
2. همیشه از عسل درجه پزشکی استفاده کنید
به جای اینکه به عسلی که روی ساندویچ کره بادام زمینی له می کنید ، دست پیدا کنید ، انواع متفاوتی از محصولات عسلی وجود دارد که با آنها روبرو می شوید ، از جمله عسل های درجه پزشکی.
عسل با درجه پزشکی استریل شده و حاوی عسل زنبورهایی است که گرده درختان استرالیا و نیوزیلند را جمع می کنند.
مقاله ای در سال 2014 گزارش داد که استفاده کنونی از عسل درجه پزشکی شامل سوختگی های درجه اول و دوم ، زخم های حاد و مزمن ، خراش ، زخم های فشاری و زخم های پا است.
رابرت ویلیامز ، می گوید محصولات عسل درجه پزشکی به صورت ژل ، خمیر و افزودن به پانسمان چسب ، آلژینات و کلوئید موجود است.
3. استفاده از عسل ممکن است در زخم های سوختگی خفیف تا متوسط بی خطر باشد
اگر شما یک سوختگی سطحی خفیف تا متوسط دارید ، شواهد کافی وجود دارد که می توانید از عسل برای مدیریت زخم استفاده کنید. عسل دارای خواص ضد باکتری ، ضد ویروس ، ضد التهاب و آنتی اکسیدان است.
اگر سوختگی ای دارید که فراتر از مرحله متوسط است ، حتما با پزشک یا ارائه دهنده خدمات بهداشتی تماس بگیرید.
4. پانسمان عسل می تواند بهبود زخم را بهبود بخشد
یک منبع معتبر اثرات عسل را در مقایسه با پانسمان های زخم و مواد موضعی برای زخم های حاد ، مانند سوختگی ارزیابی کرد.
این مطالعه نشان داد که به نظر می رسد استفاده موضعی از عسل باعث تسریع سوختگی ضخامت جزئی نسبت به سایر روش های درمانی مانند گاز پارافین ، پارچه پارچه ای استریل ، فیلم پلی اورتان یا در معرض سوختگی قرار گرفتن آن می شود.
5. برای جلوگیری از چسبندگی، عسل را روی پانسمان قرار دهید
مگر اینکه می خواهید انگشتان چسبنده را برای بقیه روز داشته باشید ، به جای استفاده مستقیم بر سوختگی ، عسل را روی یک پد یا گاز استریل قرار دهید. سپس ، پانسمان را روی محل سوختگی قرار دهید. برای جلوگیری از خراب شدن ، می توانید یک پانسمان درجه پزشکی خریداری کنید که همراه با عسل استفاده شده باشد.
6. استفاده ایمن از عسل به مراحل خاصی نیاز دارد
ویلیامز می گوید: “استفاده از عسل درجه پزشکی ابتدا نیاز به مراجعه به پزشک برای ارزیابی زخم ها و اطمینان از عدم وجود عفونت یا نیاز به مداخله جراحی دارد.”
ویلیامز می گوید پس از تمیز كردن و دفع مناسب سوختگی ، در صورت لزوم توسط یك فرد متخصص ، می گوید عسل به یكی از انواع استریل آن ممكن است حداكثر سه بار در روز استفاده شود و هر بار پانسمان زخم عوض شود.
7. به دنبال تولید کنندگان معتبر محصولات عسل باشید
قبل از مراجعه به فروشگاه دارو ، در مورد تولیدکنندگان مختلفی که عسل را برای سوختگی می فروشند تحقیق کنید.
8- برخی از پانسمان های زخم و سوختگی از عسل مانوکا استفاده می کنند
پانسمان زخم و سوختگی ژل Medihoney مارک خاصی از عسل های دارای درجه پزشکی است که حاوی عسل مانوکا است که در اصطلاح دیگر به آن Leptospermum scoparium می گویند. همراه با یک پانسمان عسلی طبی است که می توانید آن را روی محل سوختگی قرار دهید. قبل از استفاده از این محصول با پزشک خود مشورت کنید.
9. از استفاده عسل در قسمتهای خاصی از بدن خودداری کنید
از درمان های خانگی صرف نظر کنید و برای هر نوع سوختگی که شامل مناطق حساس تری باشد ، به دنبال مراقبت های پزشکی باشید.
دست ها
صورت
پا
ناحیه کشاله ران
اگر سوختگی درجه یک سطح وسیعی را شامل می شود ، قطر آن بیش از 3 اینچ است ، یا اگر فرد بالغ تری هستید یا سوختگی را در یک نوزاد درمان می کنید ، باید به پزشک خود مراجعه کرده و از درمان سوختگی در خانه خودداری کنید.
10. استفاده از عسل برای درمان سوختگی نیاز به تحقیقات بیشتری دارد
عسل ممکن است برای ضخامت جزئی یا سوختگی های سطحی تأثیر داشته باشد ، اما ویلیامز می گوید شواهد امیدوار کننده است اما نیاز به تحقیقات بیشتر دارد.