درمان زخم با روش PRP در کلینیک زخم یکی از نوینترین راهکارهای پزشکی برای ترمیم زخمهای مزمن، دیابتی و دیرترمیم است. در این روش، پلاکتهای خون خود بیمار که سرشار از فاکتورهای رشد هستند، تغلیظ شده و مستقیماً در ناحیه زخم به کار میروند. PRP با فعالسازی طبیعی فرآیند ترمیم، باعث کاهش التهاب، بهبود خونرسانی، افزایش کلاژنسازی و تسریع بستهشدن زخم میشود. این درمان سرپایی، ایمن و کمعارضه بوده و بدون نیاز به جراحی انجام میشود. نتایج بالینی نشان میدهد PRP میتواند زمان بهبود زخم را کوتاه کرده و احتمال عوارضی مانند عفونت یا قطع عضو را کاهش دهد.
آنچه در ادامه می خوانید…
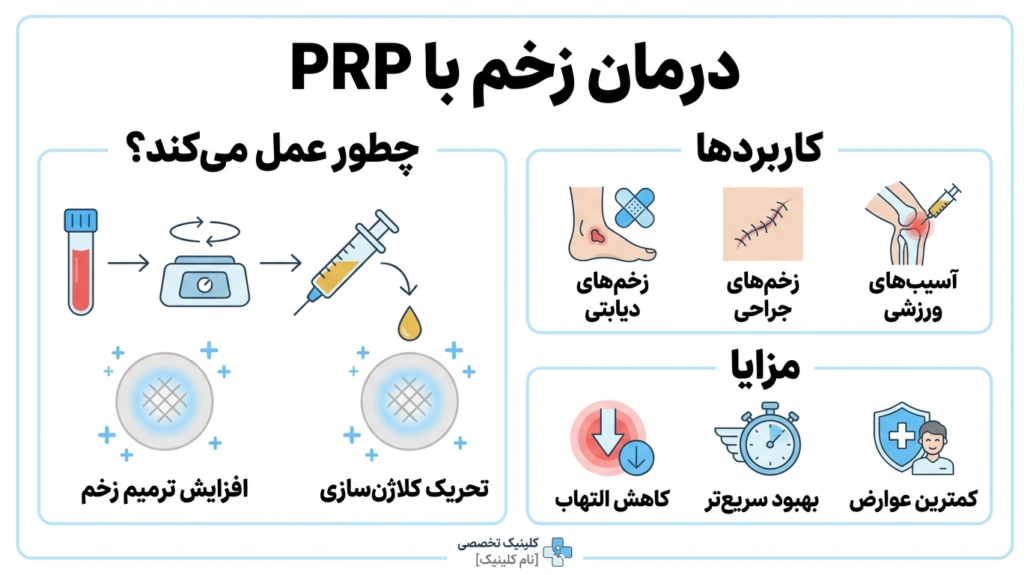
چگونگی ترمیم زخم با PRP
PRP زخم را با تحریک مستقیم فرآیند ترمیم طبیعی بدن بهبود می دهد. زمانی که پلاکت های تغلیظ شده به محل زخم می رسند، فاکتور های رشدی مانند PDGF و VEGF آزاد می شوند. این مواد باعث فعال شدن سلول های ترمیمی، افزایش ساخت عروق جدید و تسریع تکثیر سلولی می شوند. در نتیجه، بستر زخم از حالت راکد خارج شده و وارد فاز ترمیم فعال می شود. PRP نه تنها سرعت ترمیم را افزایش می دهد، بلکه کیفیت بازسازی بافت را هم بهتر می کند. به همین دلیل در زخم های عمیق یا دیرترمیم، نتایج آن قابل توجه تر است.
زخم های مناسب PRP
درمان زخم با روش PRP بیشتر برای زخم هایی کاربرد دارد که روند طبیعی ترمیم آن ها متوقف یا بسیار کند شده است. این زخم ها معمولاً به دلیل اختلال خون رسانی، التهاب مزمن یا ضعف سیستم ترمیمی بدن به درمان های معمول پاسخ نمی دهند. PRP با رساندن حجم بالایی از پلاکت ها و فاکتورهای رشد فعال، بدن را دوباره وارد فاز ترمیم می کند. تجربه های بالینی نشان می دهد زخم پای دیابتی، زخم های مزمن عفونی، سوختگی ها و زخم های جراحی دیرترمیم بهترین پاسخ را به PRP می دهند. در این زخم ها، PRP نه یک درمان تزیینی، بلکه یک محرک واقعی ترمیم بافت محسوب می شود.
| نوع زخم | دلیل اثرگذاری PRP | نکته مهم |
|---|---|---|
| زخم دیابتی پا | افزایش خونرسانی و تحریک ترمیم بافت | کاهش خطر عفونت و قطع عضو |
| زخم مزمن | فعالسازی فاز ترمیم متوقفشده | مناسب زخمهای بالای ۶ هفته |
| زخم عفونی کنترلشده | تقویت ایمنی موضعی | نیاز به کنترل عفونت قبل از PRP |
| زخم بستر (فشاری) | تحریک بافتسازی و عروق جدید | در مراحل ۲ و ۳ مؤثرتر است |
| زخم جراحی دیرترمیم | افزایش کیفیت ترمیم | کاهش باز شدن مجدد زخم |
| سوختگی درجه ۲ | افزایش کلاژنسازی | کاهش اسکار و تغییر در آناتومی پوست |
| زخم تروماتیک | تسریع بازسازی بافت | بسته به وسعت زخم |
| زخم پس از دبریدمان | آماده بودن بستر زخم | بهترین زمان استفاده از PRP |
زخم دیابتی
زخم دیابتی یکی از شایع ترین و پرچالش ترین انواع زخم های مزمن است که به دلیل کاهش خون رسانی و اختلال در عملکرد سلول ها به سختی بهبود می یابد. PRP در این نوع زخم نقش کلیدی دارد، زیرا پلاکت های تغلیظ شده مستقیماً فاکتورهای رشد را به بستر زخم می رسانند. این فرآیند باعث افزایش تشکیل عروق جدید، کاهش التهاب و تحریک بافت سازی می شود البته ورزش های پای دیابتی هم در این مراحل کمک کننده هستند. استفاده از PRP در زخم پای دیابتی می تواند ترشحات زخم را کم کرده و لبه های زخم را فعال کند. بسیاری از بیماران پس از چند جلسه، نشانه های واضح بهبود را تجربه می کنند و خطر عفونت یا قطع عضو کاهش می یابد.
زخم های مزمن و عفونی
زخم های مزمن و عفونی معمولاً در یک وضعیت ثابت و بدون پیشرفت باقی می مانند، زیرا بدن توان خروج از فاز التهاب را ندارد. PRP در این شرایط مانند یک جرقه ترمیم عمل می کند. پلاکت ها با آزاد سازی فاکتورهای رشد، محیط زخم را از حالت راکد خارج کرده و بازسازی بافت را آغاز می کنند. در بسیاری از موارد زخم عفونی، استفاده از PRP باعث کاهش بار میکروبی و بهبود اکسیژن رسانی موضعی می شود. این روش به ویژه برای زخم هایی که ماه ها به درمان های رایج پاسخ نداده اند، یک گزینه مؤثر محسوب می شود. PRP می تواند درمان دارویی و پانسمان های تخصصی برای درمان عفونت زخم را تکمیل کرده و روند بهبود را سرعت ببخشد.
سوختگی و زخم جراحی
در سوختگی ها و زخم های جراحی، کیفیت ترمیم اهمیت بالایی دارد، زیرا هدف فقط بسته شدن زخم نیست، بلکه کاهش اسکار و بهبود عملکرد پوست نیز مطرح است. PRP با تحریک کلاژن سازی منظم و افزایش خون رسانی، ترمیم بافت را طبیعی تر می کند. در زخم سوختگی درجه دو و زخم های جراحی دیرترمیم، PRP می تواند زمان ترمیم را کوتاه تر کرده و سفتی یا تغییر رنگ پوست را کاهش دهد. این روش به خصوص در بیمارانی که به دلیل بیماری زمینه ای یا مصرف دارو دیرتر خوب می شوند، کاربرد دارد. استفاده زودهنگام از PRP می تواند از مزمن شدن زخم جلوگیری کند.
چرا زخم های دیرترمیم به PRP پاسخ می دهند؟
زخم های دیرترمیم معمولاً به این دلیل بهبود نمی یابند که پیام های ترمیمی در بافت ضعیف یا قطع شده اند. PRP این پیام ها را دوباره فعال می کند. پلاکت ها حاوی مواد زیستی هستند که سلول ها را برای مهاجرت، تکثیر و ساخت بافت جدید تحریک می کنند. وقتی این ترکیبات به صورت متمرکز به محل زخم می رسند، بدن وارد فاز ترمیم واقعی می شود. به همین دلیل زخم هایی که ماه ها بدون تغییر باقی مانده اند، پس از PRP شروع به کوچک شدن و تمیز شدن می کنند. PRP در واقع کمبود عوامل ترمیم طبیعی بدن را جبران کرده و مسیر بهبود را دوباره باز می کند
مزایای این روش
درمان زخم با PRP مزایای متعددی دارد که آن را از درمان های سنتی متمایز می کند. مهم ترین مزیت، استفاده از خون خود بیمار است که ریسک واکنش یا عارضه جدی را بسیار کم می کند. PRP نه تنها زخم را می بندد، بلکه کیفیت ترمیم را هم بالا می برد. همچنین این روش در مقایسه با پانسمان های پیشرفته، مقرون به صرفه تر است. کاهش مدت درمان، کاهش درد و کم شدن احتمال عفونت باعث می شود PRP به عنوان یک گزینه کارآمد در درمان زخم های پیچیده شناخته شود.
The use of platelet rich plasma demonstrated improved healing outcomes in long term non healing wounds.”
“The study also reported a reduction in overall wound management costs compared to conventional therapies.”
استفاده از پلاسمای غنی از پلاکت موجب بهبود نتایج ترمیم در زخم های مزمن طولانی مدت شد.
این مطالعه همچنین کاهش هزینه کلی مدیریت زخم را در مقایسه با درمان های رایج گزارش کرده است.
منبع: sciencedirect
مراحل انجام پی آرپی
روند درمان زخم با PRP شامل مراحل مشخص و استاندارد است. ابتدا مقدار مشخصی خون از بیمار گرفته می شود. سپس خون در کیت های مخصوص سانتریفیوژ شده و پلاسمای غنی از پلاکت جدا می شود. این ماده در همان جلسه روی زخم استفاده می شود. کل فرآیند معمولا کمتر از یک ساعت زمان می برد و به بستری نیاز ندارد. رعایت دقیق مراحل آماده سازی، نقش مهمی در اثربخشی درمان دارد و باید توسط کادر آموزش دیده انجام شود.
استفاده از PRP زخم
ارزیابی و آماده سازی زخم
اولین و مهم ترین مرحله، بررسی دقیق زخم است. پزشک نوع زخم (دیابتی، مزمن، عفونی، جراحی یا سوختگی)، عمق، میزان ترشح، وجود عفونت و خون رسانی موضعی را ارزیابی می کند.
در صورت وجود بافت مرده یا ترشحات عفونی، دبریدمان کامل زخم الزامی است. بدون تمیز شدن بستر زخم، PRP اثر مطلوب نخواهد داشت. در این مرحله ممکن است پانسمان های کنترلی یا آنتی بیوتیک موضعی نیز استفاده شود.
خون گیری از بیمار
پس از آماده سازی زخم، مقدار مشخصی خون (معمولاً ۲۰ تا ۳۰ میلی لیتر) از خود بیمار گرفته می شود. خون گیری در شرایط کاملاً استریل انجام می شود و از لوله های حاوی ماده ضد انعقاد برای جلوگیری از لخته شدن استفاده می شود.
سانتریفیوژ و تهیه PRP
خون گرفته شده داخل دستگاه سانتریفیوژ قرار می گیرد.
طبق پروتکل های رایج:
حدود ۱۵ دقیقه
با سرعت ۱۵۰۰ دور در دقیقه
در دمای استاندارد اتاق
در پایان این مرحله، پلاسمای غنی از پلاکت که حاوی ۳ تا ۵ برابر پلاکت بیشتر از خون طبیعی است، جدا می شود. این ماده ارزشمند، پایه اصلی درمان زخم با PRP محسوب می شود.
فعال سازی PRP (در صورت نیاز)
در برخی روش ها، قبل از استفاده، PRP به صورت کنترل شده فعال می شود تا فاکتور های رشد سریع تر آزاد شوند. این کار بسته به نوع زخم و نظر پزشک انجام می شود.
فعال سازی باعث می شود پیام های ترمیمی به شکل قوی تری به بافت زخم منتقل شوند.
استفاده PRP روی زخم
ماده آماده شده به یکی از روش های زیر استفاده می شود:
تزریق PRP در اطراف زخم
ریختن مستقیم PRP روی بستر زخم
ترکیب PRP با پانسمان تخصصی یا ژله پلاکتی
انتخاب روش به عمق، وسعت و نوع زخم بستگی دارد. این مرحله کاملاً موضعی است و معمولاً نیاز به بی حسی جدی ندارد.
تعداد جلسات
تعداد جلسات PRP به نوع زخم و وضعیت عمومی بیمار بستگی دارد. در بسیاری از زخم ها، ۱ تا ۳ جلسه کافی است. زخم های مزمن یا دیابتی ممکن است به جلسات بیشتری نیاز داشته باشند. پزشک بر اساس پاسخ زخم، برنامه درمانی را تنظیم می کند. فاصله جلسات معمولا یک تا سه هفته است. نکته مهم این است که اثر PRP تدریجی است و نتایج آن با گذشت زمان بهتر مشخص می شود.
فاصله جلسات
فاصله استاندارد جلسات باعث افزایش اثرگذاری درمان می شود.
زمان مشاهده نتیجه
بهبود اولیه معمولا بعد از چند هفته قابل مشاهده است.
مراقبت های PRP زخم
موفقیت درمان با PRP فقط به تزریق محدود نمی شود. رعایت مراقبت های قبل و بعد از درمان نقش مهمی در نتیجه نهایی دارد. بیمار باید از مصرف دارو های ضد التهاب قبل از درمان خودداری کند. بعد از PRP نیز باید از شست و شوی زودهنگام و فشار روی زخم پرهیز شود. رعایت توصیه های پزشک باعث ماندگاری بهتر نتایج می شود.
| قبل | بعد |
|---|---|
| کنترل عفونت و دبریدمان کامل زخم | عدم شستوشوی زخم تا ۲۴ ساعت |
| قطع داروهای ضدالتهاب (۳–۵ روز قبل) | عدم مصرف NSAIDs تا ۵–۷ روز |
| کنترل قند خون در بیماران دیابتی | تعویض پانسمان طبق دستور پزشک |
| مصرف مایعات کافی قبل از خونگیری | پرهیز از فشار، ضربه و آلودگی |
| اطلاع به پزشک از داروهای رقیقکننده خون | پیگیری و بررسی روند ترمیم زخم |
عوارض پی آرپی
پی آرپی به طور کلی روش ایمنی محسوب می شود، اما مانند هر اقدام پزشکی ممکن است عوارض خفیفی داشته باشد. شایع ترین عوارض شامل قرمزی، تورم یا درد خفیف در محل درمان است. این علائم معمولا موقتی هستند و طی چند روز برطرف می شوند. عوارض جدی نادر است و بیشتر در بیماران با بیماری های زمینه ای کنترل نشده دیده می شود. انتخاب صحیح بیمار نقش مهمی در کاهش ریسک دارد.
PRP یا PRF
انتخاب بین PRP و PRF به نوع زخم و هدف درمان بستگی دارد. PRP مایع تر است و فاکتور های رشد را سریع آزاد می کند، در حالی که PRF ساختار ژله ای دارد و آزاد سازی آهسته تری ایجاد می کند. هر دو روش در درمان زخم کاربرد دارند، اما انتخاب درست باعث افزایش اثربخشی می شود.
تفاوت PRP و PRF
PRF برای زخم های عمیق تر و PRP برای زخم های سطحی تر کاربرد بیشتری دارد.
اثربخشی PRP زخم
اثربخشی PRP تنها به تجربه بیماران محدود نمی شود، بلکه پشتوانه علمی قوی دارد. مطالعات متعدد نشان داده اند PRP می تواند سرعت ترمیم را افزایش دهد و عوارض زخم را کاهش دهد. تجربه بیماران نیز معمولا با کاهش درد و بهبود تدریجی همراه است. ترکیب تجربه بالینی و شواهد علمی، PRP را به یک روش قابل اعتماد تبدیل کرده است.
هزینه پی ار پی زخم
هزینه پی ار پی زخم در ایران به صورت عدد ثابت اعلام نمی شود و بر اساس اطلاعات منتشر شده در وب سایت های پزشکی و مراکز درمانی، به طور میانگین در سال ۱۴۰۳ و ۱۴۰۴ بین ۲ تا ۶ میلیون تومان برای هر جلسه متغیر است. نوع زخم نقش اصلی در تعیین هزینه دارد؛ زخم دیابتی و زخم مزمن معمولاً به دلیل نیاز به دبریدمان، مراقبت تخصصی و پیگیری بیشتر، هزینه بالاتری دارند. تعداد جلسات، کیفیت کیت پی ار پی، روش تهیه پلاسمای غنی از پلاکت و تجربه تیم درمان نیز قیمت نهایی را تغییر می دهد. با این حال، بسیاری از بیماران پی ار پی زخم را در مقایسه با پانسمان های پیشرفته خارجی و درمان های طولانی مدت، گزینه ای مقرون به صرفه و منطقی می دانند؛ چون می تواند مدت درمان و هزینه های جانبی را کاهش دهد.
سوالات رایج درباره پی ار پی زخم
آیا سبک زندگی می تواند نتیجه پی ار پی زخم را تغییر دهد؟
بله. عواملی مانند تغذیه نامناسب، مصرف سیگار، کم تحرکی و استرس مزمن می توانند روند ترمیم را کند کرده و اثر پی ار پی را کاهش دهند، حتی اگر تکنیک درمان به درستی انجام شده باشد.
فاصله زمانی نامناسب بین جلسات پی ار پی چه اثری دارد؟
اگر فاصله جلسات بیش از حد کوتاه باشد، بدن فرصت پاسخ بیولوژیک کامل پیدا نمی کند و اگر خیلی طولانی باشد، اثر تحریک ترمیم کاهش می یابد. تعیین فاصله مناسب کاملاً فرد محور و وابسته به روند ترمیم زخم است.
چرا برخی زخم ها پس از پی ار پی سریع بهبود می یابند و برخی نه؟
پاسخ دهی زخم به پی ار پی به وضعیت بستر زخم، شدت آسیب بافتی و حضور یا عدم حضور التهاب مزمن بستگی دارد. زخم هایی که خون رسانی مناسب دارند و عفونت در آن ها کنترل شده است، معمولاً پاسخ بهتری نشان می دهند.