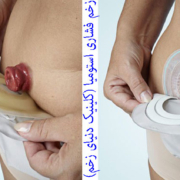
زندگی با استومی (آموزش به بیمار) مراقبت از پوست اطراف استومی:
زندگی با استومی (آموزش به بیمار) مراقبت از پوست اطراف استومی:
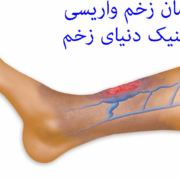
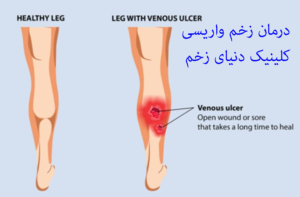
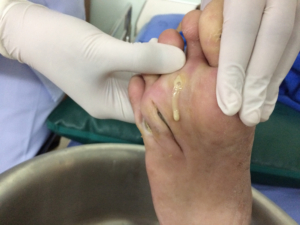
زندگی با استومی : حفظ سلامت پوست اطراف استومی بسیار مهم است. سالم و تمیز نگه داشتن پوست اطراف استوما شرط اساسی در مناسب چشبیدن کیسه می باشد. به منظور پیشگیری از تحریک پوست اطراف استوما از چسب پایه و کیسه ای استفاده کنید که به خوبی روی هم منطبق شده و بطور مناسب روی پوست بچسبد. برش دهانه چسب هم از نکات مهمی است که تنگ یا گشاد بودن آن عوارضی را برای استومی یا پوست اطراف ان به همراه دارد. گاهی اوقات پوست تحریک شده دردناک است. در هر بار تعویض چسب و کیسه، پوست اطراف استوما را بررسی کنید. هر گونه تورم ، قرمزی یا اگزما نشانه تحریک پوستی می باشد. اگر این تحریک پوستی را دو بار متوالی در هنگام تعویض کیسه مشاهده کردید حتما به پزشک یا پرستار استوما مراجعه کنید.
حمام کردن:
چگونگی زندگی با استومی : با داشتن استومی مانند قبل، می توانید استحمام کنید. آب و صابون به داخل استومای شما وارد نشده و آسیبی به ان نمی رساند. شما می توانید با کیسه یا بدون کیسه حمام کنید. گاهی اوقات بقایای صابون با چسبیدن به چسب مانع از چسبیدن درست آن به پوست می شود. پیشنهاد می شود از صابون های بدون چربی استفاده کنید که با شستن از پوست پاک می شوند.
مصرف دارو :
مصرف برخی از داروها و مکمل های غذایی می توانند رنگ ، بو و قوام مدفوع را تغییر دهند. داروهایی که بدون نسخه پزشک قابل تهیه هستند مانند آنتی اسیدها می توانند سبب اسهال یا یبوست شوند. همچنین آنتی بیوتیک ها ممکن است سبب شل شدن مدفوع و یا حتی اسهال بشوند. در صورت هرگونه پرسش در ارتباط با داروهای مصرفی با درمانگر خود مشورت نمایید.
ویژه: کلینیک زخم تهران
نکاتی در مورد ایلئوستومی:
مسائلی در مورد زندگی با استومی : قرص های درشت، قرص های پوشش دار، کپسول های آهسته رهش و قرص های ضد بارداری ممکن است قبل از هضم کامل از بدن خارج شوند. بهتر است داشتن ایلئوستومی را با پزشک یا دندانپزشک خود در میان بگذارید تا از داروی دیگری برای شما استفاده کنند. پس از عمل از ملین استفاده نکنید و بدانید که آنتی بیوتیک ها سبب اسهال می شوند.
رژیم غذایی:
بلافاصله پس از عمل ، جراح رژیم غذایی خاصی برای شما تجویز می کند. پس از سپری شدن دوران بهبودی می توانید به رژیم معمولی خود بازگردید. مگر آنکه به دلایل پزشکی، رژیم غذایی خاصی برای شما در نظر گرفته شود.
با رعایت برخی نکات به راحتی می توانید به زندگی با استومی بپردازید. به خاطر داشته باشید که جذب غذا نه در روده بزرگ بلکه در روده کوچک انجام می شود. بنابراین پس از کلستومی و با برداشتن قسمتی از روده بزرگ اختلالی در جذب غذا به وجود نمی آید. بعضی از غذاها ممکن است تولید بو یا گاز در سیستم گوارش بکنند بهتر است از این غذاها به اعتدال استفاده کنید.
رژیم غذایی در ایلئوستومی:
با وجود ایلئوستومی بدن شما به میزان بیشتر مایعات حتی بیش از قبل از عمل نیاز دارد. برای جلوگیری از کم آبی باید مقادیر زیادی آب، آب میوه یا سایر مایعات میل کنید. اگر مشکل قلبی یا کلیوی دارید قبل از افزایش مصرف مایعات حتما با پزشک خود مشورت کنید. از خوردن غذاهای پرفیبر نیز اجتناب کنید. گاهی اوقات غذای پرفیبر در ایلئوم تولید توده ای می کند که به راحتی قابل عبور از استوما نیست.
بو :
بو از مسائل مهم برای افراد دارای استومی است. امروزه در ساخت کیسه های استومی از فیلم جاذب بو استفاده می کنند. بنابراین بوی مدفوع داخل کیسه باقی می ماند. اگر کیسه تمییز بوده و بطور مناسب چسبانده شده باشد بایستی بو را هنگام تعویض کیسه حس کنید. در صورت استشمام بو در سایر اوقات، کیسه را از نظر نشت بررسی کنید. تخلیه مرتب و یا تعویض کیسه بهترین روش جهت پیشگیری از پرشدن و ترکیدن آن می باشد. بنابراین هنگامی که یک دوم حجم کیسه پر شد آن را تخلیه کنید.
غذاهایی که تولید بو می کنند عبارتند از: کلم بروکلی، کلم دلمه ای، کلم پیچ، گل کلم، تخم مرغ، ماهی، سیر، پیاز، ادویه و مارچوبه.
پس از عمل جراحی با شروع فعالیت روده متوجه وجود گاز در کیسه خواهید شد. حجم و میزان گاز تولید شده در افراد مختلف متفاوت بوده و به ساختمان بدن فرد بستگی دارد. اگز قبل از عمل مشکل دفع گاز روده داشته اید به نظر می رسد بعد از عمل نیز این مشکل را خواهید داشت. گاز می تواند توسط غذای مصرفی تولید شود. گاهی گاز نتیجه بلع هوا می باشد. مصرف نوشابه های گازدار، کشیدن سیگار، جویدن آدامس با دهان باز می تواند هوای بلعیده شده را افزایش دهد. اگر مشکل تولید گاز دارید می توانید از کیسه های فیلتردار استفاده کنید.
اسهال:
اسهال به دلایل مختلف بروز می نماید با وجود ایلئوستومی یا کلستومی نیز امکان ابتلا به اسهال وجود دارد. در صورت ابتلا به اسهال می توانید از غذاهایی استفاده کنید که سبب سفت شدن مدفوع می گردد. اسهال سبب کم آبی می شود، بهتر است در این زمان از مایعات بیشتری استفاده کنید. اگر اسهال ادامه پیدا کرد با پزشک یا پرستار استوما تماس بگیرید.
غذاهایی که مدفوع را سفت می کنند: سس سیبف پنیر، گل ختمی، برنج، شیرجوشیده، موز، انواع ماکارانی و رشته، کره بادام زمینی، چوب شور، نشاسته، نان تست، ماست.
غذاهایی که مدفوع را شل می کند: کلم بروکلی، آب انگور، میوه های تازه به جز موز، حبوبات سبز، آلو یا آب آلو، غذاهای پرادویه و تند، اسفناج، الکل.
لباس پوشیدن:
بسیاری از افراد بعد از عمل جراحی ایلئوستومی نگران هستند که کیسه زیر لباس آنها معلوم باشد. بعضی نیز همواره نگران هستند که نتوانند مانند قبل از عمل از لباس معمولی استفاده کنند یا اینکه باید لباسهای با سایز و اندازه بزرگتر بپوشند. امروز کیسه های استومی آنقدر نازک و ظریف تهیه می شوند که کاملا روی پوست می چسبند. بنابراین تا زمانی که خود شما نگویید کسی متوجه نخواهد شد که کیسه استومی دارید. کیسه را می توان داخل یا خارج لباس زیر قرار داد، جایی که احساس راحتی می کنید. خانم ها می توانند از گن استفاده کنند بهتر است مدل و رنگ لباس شنای خود را از نوع طرح دار و تیره انتخاب کنید.
خود را از نوع طرح دار و تیره انتخاب کنید.
نرمش و ورزش:
داشتن استومی مانع فعالیت های بدنی و تمرینات ورزشی و زندگی عادی شما نمی شود. در هوای گرم یا بعد از ورزش علاوه بر افزایش مایعات دریافتی به مراقبت بیشتری نیاز دارید. به غیر از ورزش های سنگین و وزنه برداری می توانید از سایر فعالیت های بدنی لذت ببرید. کسانی که ایلئوستومی یا کلستومی دارند می توانند ورزش هایی از قبیل شنا، پیاده روی، تمرینات آمادگی جسمانی، والیبال، قایقرانی و قایق سواری را انجام بدهند.
نکات کاربردی:
- بهتر است قبل از شنا کیسه استومی خود را تخلیه نمایید .
- قبل از شنا اطراف کیسه استومی را با چسب ضد آب محکم نمایید.
- در داخل وان آب گرم، سونای بخار و سونای خشک ممکن است چسب کیسه شل شود. اگر چسب شل شد آن را تعویض نمایید.
بازگشت به کار و مسافرت:
مانند هر عمل جراحی دیگر جهت بهبودی کامل 6 تا 8 هفته زمان نیاز است. قبل از بازگشت به کار با پزشکتان درباره زندگی با استومی مشورت کنید. بعد از بهبودی باید قادر باشید به سر کار خود بازگشته و هر جا که می خواهید مسافرت نمایید. بهتر است در مسافرت بیشتر از همیشه لوازم مورد نیاز را تهیه نموده و همراه خود داشته باشید.
نکات کاربردی:
- مسافرت با هواپیما و فشار هوا بر استوما تاثیر ندارد.
- هنگام مسافرت همیشه لوازم تعویض استومی را به همراه داشته باشید.
- چسب پایه مورد نیاز خود را قبل از مسافرت برش دهید تا در زمان مسافرت نیاز به حمل قیچی نباشد.
- کمربند ایمنی را بالاتر و یا پایین تر از محل استوما ببندید.
- وسایل و لوازم مراقبت از استوما را در جای خشک و خنک نگهداری نمایید.
روابط جنسی و ارتباطات فردی:
جراحی استومی (کلستومی و ایلئوستومی) سبب تغییر در تصویر فرد از بدن خود می شود. بسیاری از افراد دچار ترس از عدم پذیرش از جانب همسر و نگران ارتباط جنسی خود می باشند. جراحی روی هر دو نفر زن و شوهر و ارتباط با آنها تاثیر می گذارد. در این مورد هر دو نفر باید خود را با دیگری هماهنگ نماید و البته کلید حل مسئله درک متقابل یکدیگر است. در هر حال همسر شما باید بداند فعالیت جنسی با شما به او و استومای شما آسیب نمی زند.
اگر بچه دار شدن برای شما مهم است باید بدانید پس از بهبودی کامل یک خانم با داشتن استومی نیز می تواند استومی داشته باشد.
گاهی اوقات ممکن است استومی سبب تغییراتی در زندگی مردان و ارتباط جنسی آنها شود، ولی باید بدانید که بسیاری از مردان با داشتن استومی می توانند بچه دار شوند. برای زن و مرد هر دو بسیار مهم است که درباره جراحی با همسر خود بطور روشن و واضح بحث و گفتگو نمایند. البته در مورد پرسیدن سوال از پزشک یا پرستار استوما تردید نکنید.
نکات کاربردی:
- قبل از هر نوع ارتباط جنسی کیسه استومی خود را تخلیه نمایید. فعالیت جنسی به شما و استومای شما آسیب نخواهد رساند.
- با استفاده از کیسه های مات و یا پوشش دار می توانید کیسه و محتویات آنرا مخفی نمایید.
- با استفاده از کمربند مخصوص می توانید کیسه را پنهان نموده و آن را چسبیده به بدن خود نگه دارید.
زندگی با استومی و انجام فرایض دینی :
در دین اسلام مقررات تعریف شده زیادی وجود دارد که قبل از آماده شدن در زندگی روزمره برای نماز و حین خواندن نماز باید رعایت شوند. سوال اساسی در اینجا استفاده از کیسه استومی حین نماز خواندن است. مطابق فتوای مراجع ” هرکس که کیسه استومی دارد یک عذر شرعی دارد. اگر نمی تواند کیسه را برای هر نوبت عوض کند ، می تواند وضو بگیرد و بعد از هر وضو چند رکعت نماز بخواند اگر فاصله ای بین نمازهای پنجگانه باشد آن وضو باطل شده و برای نمازهای نوبت دیگر باید دوباره وضو گرفته و سپس نماز بخواند.” البته بهتر است درباره مسائل شرعی به مرجع تقلید خود مراجعه نمایید.
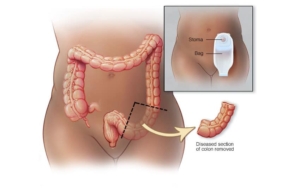
عوارض شایع استوما:
این عوارض شامل عوارض فوری و تاخیری می باشد.
عوارض فوری استوما شامل:
- خونریزی
- عفونت
- ادم
- نکروز بافت استوما
- جداشدن استوما از پوست
خونریزی: چنانچه خونریزی از استوما روشن و فعال بود باید به پزشک مراجعه کرد ولی در صورتی که خونریزی کم باشد با کمپرس آرام بر روی استوما و با مشورت پزشک می شود خونریزی را کنترل کرد.
در روزهای اول بعد از جراحی خونریزی از استوما در داخل کیسه طبیعی استو ممکن است تا حدود 100 میلی لیتر در روز داخل کیسه دیده شود. ولی در بعضی مواقع بیمار دچار خونریزی شدید و غیر عادی می شود. خونریزی شدید علل مختلفی دارد که گاهی به دلیل مشکلات انعقادی بیمار و استفاده از داروهای خاص یا ابتلا به کولیت اولسرو یا خونریزی مخاطی ایجاد می شود. برای درمان موارد شدید خونریزی باید به پزشک مراجعه کرد.
خونریزی مخاطی ایجاد می شود. برای درمان موارد شدید خونریزی باید به پزشک مراجعه کرد.
ادم استوما: معمولا به دنبال دستکاری بافت روده هنگام عمل جراحی و یا به دلیل عدم استفاده از کیسه مناسب و وارد شدن فشار به استوما، استوما متورم می شود که به آن ادم استوما می گویند. برای درمان باید از کیسه ای با دهانه گشادتر استفاده شود. ضمنا برای حفظ پوست در فاصله ایجاد شده بین استوما و دهانه کیسه از خمیر استومی استفاده می شود. برای رفع ادم می توان مقداری شکر روی استوما ریخت تا با خاصیت اسمزی باعث دفع آب و ادم استوما بشود.
نکروز استوما : ایسکمی به معنای عدم خونرسانی به بافت استوما است که در صورت ادامه دار بون آن، بافت نکروزه می شود یا به عبارت دیگر از بین می رود. تکنیک نادرست جراحی یا تحت فشار قرار گرفتن استوما ممکن است سبب ایسکمی استوما و در نهایت نکروز آن شوند. در مراحل اولیه ایسکمی، استوما صورتی کم رنگ است و رنگ پریده به نظر می رسد که با ادامه دار شدن آن، بافت سیاه رنگ و نکروزه میشود. در صورت ایسکمی شدید یا نکروز وسیع که به جدار شکم انتشار پیدا کرده باشد، بیمار معمولا نیاز به اقدام جراحی پیدا خواهد کرد. چنانچه نکروز روی استوما باشد معمولا خود به خود بهبود پیدا می کند.
عوارض تاخیری استوما:
- زخم فشاری استوما
- پایین افتادن استوما یا رترکشن
- پرولاپس استوما
- تنگی استوما
- رسوب فسفات روی دهانه استوم
مطالب مرتبط:کلینیک زخم / زخم سوختگی / زخم عفونی / درمان عفونت زخم / فازهای التیام زخم