تأثیر دیابت بر کلیهها یکی از مهمترین جنبههای پنهان این بیماری است که اگر زود شناسایی نشود، بهتدریج به نارسایی کلیه منجر میشود. قند خون بالا در طول زمان به رگهای ظریف داخل کلیهها آسیب میزند و باعث میشود فیلترهای اصلی بدن عملکرد طبیعی خود را در پاکسازی خون از دست بدهند. این روند ابتدا با نشت مقدار کمی پروتئین در ادرار آغاز میشود؛ نشانهای که فقط از طریق آزمایش قابل تشخیص است. با پیشرفت بیماری، علائمی مانند ورم پا، افزایش فشار خون، خستگی و تهوع صبحگاهی ظاهر میشوند. بیماری کلیوی دیابتی در واقع نتیجهی ترکیب قند کنترلنشده، فشار خون بالا و التهاب مزمن است. تشخیص سریع با آزمایش ACR و سونوگرافی کلیه، و درمان بهموقع با داروهای محافظ کلیه مانند SGLT2، ACEI و ARB میتواند روند آسیب را کند یا متوقف کند. علاوه بر مراقبت کلیوی، درمان زخم دیابتی نیز برای پیشگیری از عوارض عروقی و التهابی اهمیت دارد. تغذیه کمنمک، مصرف مایعات کافی و کنترل دقیق قند خون، اصلیترین راههای حفظ سلامت کلیه در بیماران دیابتی هستند.
آنچه در ادامه می خوانید…
تأثیر دیابت بر کلیهها
تأثیر دیابت بر کلیهها یکی از جدیترین پیامدهای این بیماری مزمن است که در خاموشی پیشرفت میکند و اغلب تا مرحله نارسایی کامل بدون علامت میماند. هنگامی که سطح قند خون برای مدت طولانی بالا بماند، قند اضافی بافتهای حساس کلیه را تخریب میکند و بر مویرگهای گلومرولی فشار وارد میسازد. این تغییر به مرور باعث بروز التهاب مزمن، ضخیم شدن دیوارهی عروق و نشت پروتئین به ادرار یا همان آلبومینوری میشود. از نظر بالینی، دیابت کنترل نشده میتواند باعث کاهش نرخ فیلتراسیون گلومرولی و افزایش کراتینین خون گردد. در مراحل پیشرفته، علائمی مانند ورم، خستگی و تغییر رنگ ادرار پدیدار میشوند. درمان شامل تنظیم دقیق قند خون، مصرف داروهای ACEI یا ARB و رعایت تغذیه کم نمک و کم قند است. آگاهی از اثرات دیابت بر کلیهها نخستین گام برای پیشگیری از نارسایی کلیوی محسوب میشود.
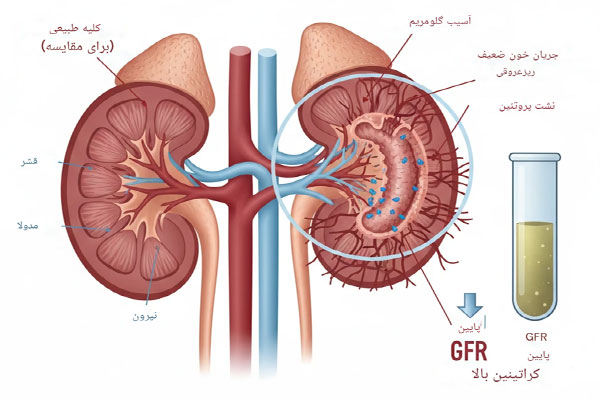
چرا بیماران دیابتی مستعد نارسایی کلیه هستن؟
بیماران دیابتی مستعد نارسایی کلیه هستند، زیرا افزایش مزمن قند خون ساختار و عملکرد فیلترهای طبیعی بدن را از بین میبرد. کلیه برای تصفیهی مداوم خون طراحی شده است، اما در دیابت، ورود قند اضافی به سلولها باعث تولید ترکیبات مخرب موسوم به محصولات نهایی گلیکاسیون میشود. این ترکیبات به دیوارهی مویرگها آسیب زده و نفوذپذیری غیر طبیعی ایجاد میکنند. در نتیجه، پروتئینها از سد فیلتراسیون عبور کرده و التهاب مزمن آغاز میشود. افزایش فشار خون که در اغلب بیماران دیابتی دیده میشود، اثر تخریبی این روند را دو برابر میسازد. عدم تشخیص زودهنگام باعث از دست رفتن تدریجی بافت سالم کلیه و کاهش GFR میشود. کنترل منظم HbA1c، پایش فشار خون و مصرف داروهای محافظتی مانند SGLT2 میتوانند این مسیر تخریب را کند و حتی متوقف کنند. پیشگیری، حیاتیترین بخش در حفظ سلامت کلیه دیابتی است.
بیماری های کلیوی مرتبط با دیابت
بیماری های کلیوی مرتبط با دیابت یکی از جدی ترین پیامدهای این اختلال متابولیک است که در طول سال ها عملکرد طبیعی کلیه را مختل می کند. افزایش قند خون مزمن باعث تغییرات ساختاری در واحدهای فیلترکننده ی کلیه یا گلومرول ها می شود، در نتیجه فیلتر خون دچار آسیب می گردد و مواد زائد به درستی دفع نمی شوند. مهم ترین تأثیر دیابت بر کلیهها، نفروپاتی دیابتی است، اما دیابت می تواند زمینه ساز افزایش خطر عفونت ادراری، نارسایی مزمن کلیوی و سنگ کلیه نیز باشد. این مشکلات غالباً با فشار خون بالا و التهاب همراه هستند و در مراحل پیشرفته موجب خستگی، ورم و افزایش کراتینین می شوند. درمان شامل کنترل دقیق قند، فشار خون و استفاده از داروهای محافظتی مانند SGLT2 و ACEI است. شناخت زودهنگام این آسیب ها به بیمار کمک می کند تا از نارسایی کامل کلیه پیشگیری کند و زندگی سالم تری داشته باشد.
نفروپاتی دیابتی و مراحل پیشرفت آن
نفروپاتی دیابتی شایع ترین شکل درگیری کلیه در بیماران دیابتی است و معمولاً به صورت تدریجی و خاموش پیشرفت می کند. در مرحله ی اول، کلیه در تلاش برای جبران افزایش قند خون، دچار هیپر فیلتراسیون می شود و حجم خون فیلتر شده بیش از حد می گردد. در مرحله ی دوم، سد فیلترکننده آسیب می بیند و آلبومینوری خفیف آغاز می شود که نشانه ی اولیه ی تخریب گلومرول هاست. مرحله ی سوم با افزایش آلبومین در ادرار و بالا رفتن فشار خون مشخص می شود. در مرحله ی چهارم، کاهش نرخ GFR و احتباس مایعات علائم بالینی آشکار ایجاد می کند. در نهایت در مرحله ی پنجم، نارسایی کلیه یا ESRD رخ می دهد که نیازمند دیالیز یا پیوند است. درمان در تمام مراحل بر کنترل قند، فشار و مصرف داروهای محافظتی مانند SGLT2 و ARB مبتنی است تا روند تخریب کند شود.
سایر اختلالات کلیوی در دیابتی ها
سایر اختلالات کلیوی در تأثیر دیابت بر کلیهها علاوه بر نفروپاتی، معمولاً به واسطه ی تغییرات متابولیکی و عروقی ایجاد می شوند. سطح بالای قند خون محیط رشد باکتری ها را افزایش داده و خطر عفونت مجاری ادراری را بالا می برد. همچنین اختلال در متابولیسم کلسیم و اسید اوریک موجب تشکیل سنگ کلیه می شود. در کنار آن، دیابت می تواند باعث افزایش ضخامت دیواره ی عروق کلیوی شود و منجر به نارسایی مزمن کلیه گردد که سال ها پس از شروع دیابت ظاهر می شود. بیماران دیابتی باید سالانه سونوگرافی کلیه و آزمایش کراتینین انجام دهند تا تغییرات ساختاری زود تشخیص داده شوند. مصرف مایعات کافی، اجتناب از داروهای مضر مانند NSAIDs و رعایت رژیم کم نمک، از بروز این عوارض جلوگیری می کند. آگاهی از این اختلالات ضامن حفظ سلامت کلیه های بیمار دیابتی است.
علائم آسیب کلیه در بیماران دیابتی
علائم تأثیر دیابت بر کلیهها در بیماران دیابتی معمولاً تدریجی و خاموش بروز می کنند، به طوری که بیمار ممکن است تا مراحل پیشرفته ی بیماری از تغییرات در بدن خود آگاه نباشد. در آغاز، مقدار کمی پروتئین یا همان آلبومین از طریق ادرار دفع می شود که تنها با آزمایش قابل تشخیص است. در ادامه، بیمار دچار ورم در پاها و اطراف چشم، خستگی مداوم، تهوع خفیف و افزایش فشار خون می گردد. تغییر رنگ یا بوی نامعمول ادرار نیز از هشدارهای مهم است. گاهی پوست خشک و خارش دار، به دلیل تجمع مواد سمی در خون دیده می شود. این علائم نشانه ی کاهش نرخ فیلتراسیون کلیه یا GFR هستند. شناسایی زودهنگام علائم آسیب کلیه در بیماران دیابتی، اهمیت حیاتی دارد؛ زیرا درمان به موقع با کنترل قند و فشار خون، مصرف داروهای محافظتی مانند ACEI و SGLT2 می تواند روند تخریب کلیه را متوقف کند.
نشانههای اولیه نفروپاتی دیابتی
- آلبومینوری خفیف در آزمایش ادرار
- افزایش خفیف کراتینین سرم
- ورم محدود در مچ پاها
- بالا رفتن تدریجی فشار خون
- خستگی زودرس بدون علت واضح
- کاهش نرخ فیلتراسیون گلومرولی (GFR)
- تغییر رنگ یا بوی غیرمعمول ادرار
- افزایش شب ادراری
- خشکی پوست و خارش خفیف
- کاهش اشتها و تهوع صبحگاهی
علائم پیشرفته نارسایی کلیه
- ورم گسترده در پاها و صورت
- تنگی نفس و تجمع مایع در ریه ها
- کاهش شدید حجم ادرار
- تهوع و استفراغ مداوم
- خستگی شدید و خواب آلودگی
- تغییر طعم دهان و بوی آمونیاکی نفس
- خارش شدید پوست و تیرگی رنگ آن
- کاهش اشتها و کاهش وزن محسوس
- گیجی، اختلال تمرکز و خواب زیاد
- گرفتگی عضلانی و بیحسی اندام ها
عوارض بیماری کلیوی در دیابت
عوارض بیماری کلیویو تأثیر دیابت بر کلیهها اغلب حاصل تخریب پیشرونده واحدهای فیلترکننده خون یا گلومرولهاست که با افزایش قند خون و فشار خون مزمن تشدید میشود. یکی از نخستین عوارض، احتباس مایعات و بروز ورم عمومی در بدن است. در مراحل بالاتر، کاهش دفع مواد سمی باعث خستگی شدید، تهوع، و بیاشتهایی میگردد. تجمع پتاسیم و اسیدها در خون خطرناک بوده و ممکن است به آریتمی قلبی و ضعف عضلانی منجر شود.
دیابت کنترلنشده همچنین علاوه بر تسریع روند نارسایی کلیه، به طور موازی باعث آسیب به اعصاب و عروق کوچک شده و مستقیماً خطر بروز زخمهای پای دیابتی را افزایش میدهد که مدیریت و (درمان زخم) آنها نیازمند پروتکلهای مراقبتی چندتخصصی و دقیق است. افزایش کراتینین، بالا رفتن فشار خون مقاوم به دارو و کاهش GFR از نشانههای آزمایشگاهی مهم مشکلات کلیوی هستند.
کنترل منظم HbA1c زیر هفت درصد، مصرف داروهای محافظتی مانند ACEI یا SGLT2 و رژیم کم نمک، مؤثرترین روشهای جلوگیری از تأثیر دیابت بر کلیهها محسوب میشوند.
| نوع عارضه کلیوی در دیابت | پیامد بالینی اصلی |
|---|---|
| احتباس مایع و ورم عمومی | ورم اندام ها، افزایش وزن، تنگی نفس |
| تجمع مواد سمی و اورمی | تهوع، خستگی، کاهش تمرکز، خواب آلودگی |
| عدم تعادل الکترولیتی | آریتمی قلبی، گرفتگی عضلانی، ضعف حرکتی |
| فشار خون مقاوم به درمان | هایپرتانسیون ثانویه، خطر قلبی ‑ عروقی |
| افزایش خطر عفونت ادراری | تکرر ادرار، تب، سوزش، درد پهلو |
تشخیص بیماری
تشخیص بیماری کلیوی در دیابتی ها یکی از مراحل کلیدی در مدیریت جامع بیماران دیابتی محسوب می شود. این فرایند اغلب شامل ترکیب آزمایش های خون، ادرار و بررسی های تصویری است تا آسیب عملکردی یا ساختاری کلیه در مراحل اولیه شناسایی شود. آسیب کلیه در دیابت ممکن است بدون علامت بالینی آغاز گردد، بنابراین غربالگری منظم اهمیت حیاتی دارد. اندازه گیری کراتینین سرم و محاسبه نرخ فیلتراسیون گلومرولی یا GFR اولین گام در ارزیابی عملکرد کلیه است. همچنین بررسی آلبومین ادرار (ACR) امکان تشخیص زودهنگام نشت پروتئین از فیلترهای کلیوی را فراهم می کند. در کنار ارزیابی های آزمایشگاهی، استفاده از سونوگرافی و تصویر داپلر کلیه برای تعیین اندازه، حجم، جریان خون و بافت شناسی ضروری است. تشخیص دقیق و به موقع می تواند روند تأثیر دیابت بر کلیهها را متوقف کند و خطر نارسایی کلیوی را به طور چشمگیری کاهش دهد.
اهمیت غربالگری سالانه با آزمایش ACR و کراتینین
اهمیت غربالگری سالانه با آزمایش ACR و کراتینین در بیماران دیابتی، در پیشگیری از نفروپاتی دیابتی و مراحل خطرناک نارسایی کلیه نهفته است. این دو آزمایش به عنوان شاخص های اصلی عملکرد کلیه شناخته می شوند. افزایش نسبت آلبومین به کراتینین (ACR) حتی در حد خفیف، نشانه ی اولیه ی نشت پروتئین و آغاز آسیب گلومرولی است. از سوی دیگر، بالا رفتن سطح کراتینین سرم و کاهش نرخ فیلتراسیون کلیه (GFR) بیانگر تخریب تدریجی عملکرد کلیه است. انجام این آزمایش ها هر دوازده ماه یک بار برای تمامی بیماران دیابتی توصیه می شود، زیرا امکان شناسایی خاموش ترین مراحل نفروپاتی را فراهم می کند. تکرار منظم غربالگری به پزشک اجازه می دهد تا با کنترل قند خون، تنظیم فشار و شروع درمان محافظتی با داروهای SGLT2 و ACEI، از پیشرفت بیماری و حتی تأثیر دیابت بر کلیهها جلوگیری نماید.
“Regular assessment of urinary albumin and eGFR is essential to detect and manage diabetic kidney disease effectively.”
پایش منظم آلبومین ادراری و نرخ فیلتراسیون گلومرولی (eGFR) برای تشخیص زودهنگام و درمان مؤثر بیماری کلیوی دیابتی، ضرورت بالینی دارد.
منبع: diabetesjournals
نقش سونوگرافی و تصویر داپلر کلیه
نقش سونوگرافی و تصویر داپلر کلیه در تشخیص بیماری کلیوی دیابتی بسیار برجسته است، زیرا این روش ها امکان مشاهده دقیق تغییرات ساختاری کلیه را بدون هیچ گونه تهاجم فراهم می کنند. در سونوگرافی معمولی، اندازه، شکل و یکنواختی بافت کلیه بررسی می شود و افزایش اکوژنیسیته پارانشیم می تواند نشانه ی آسیب مزمن باشد. تصویر داپلر نیز میزان جریان خون در شریان های کلیوی را اندازه گیری می کند. بالا بودن شاخص مقاومت داپلر یا RI بالاتر از ۰.۷ نشان دهنده ی کاهش جریان خون و اختلال عملکرد کلیه است. این یافته ها در کنار نتایج آزمایش های ACR و کراتینین، یک دید کامل از سطح سلامت کلیه ارائه می دهند. سونوگرافی منظم، به ویژه در بیماران با سابقه طولانی دیابت، می تواند به شناسایی زودهنگام تغییرات برگشت پذیر و جلوگیری از مرحله غیر قابل بازگشت نارسایی کلیوی کمک کند.
درمان نفروپاتی دیابتی
درمان و کنترل نفروپاتی دیابتی بر اساس رویکردی چندوجهی طراحی می شود که هدف آن، کند کردن روند تخریب بافت کلیه و حفظ عملکرد طبیعی و کم کردن تأثیر دیابت بر کلیهها آن است. نخستین گام، کنترل دقیق قند خون با هدف HbA1c کمتر از هفت درصد است تا از آسیب گلومرولی جلوگیری شود. در کنار آن، تنظیم فشار خون زیر ۱۳۰ بر ۸۰ میلی متر جیوه به کمک داروهای گروه ACEI یا ARB نقش حفاظتی ویژه ای بر عروق کلیوی دارد. داروهای جدید SGLT2 مانند داپاگلیفلوزین یا امپاگلیفلوزین نیز علاوه بر کاهش قند خون، با کاهش فشار داخل گلومرول، روند تخریب را کند می کنند. محدودیت مصرف نمک، پروتئین و پرهیز از داروهای آسیب رسان به کلیه مثل NSAIDs از الزامات درمانی است. علاوه بر درمان دارویی، پایش منظم کراتینین و نسبت آلبومین / کراتینین ادرار (ACR) هر شش تا دوازده ماه انجام می شود تا اثربخشی درمان ارزیابی گردد.
داروهای مؤثر در حفظ فیلتراسیون گلومرولی
| گروه دارویی | مکانیسم اصلی | اثر بر GFR |
|---|---|---|
| ACEI | کاهش فشار گلومرولی | حفظ GFR و کاهش آلبومینوری |
| ARB | مهار انقباض وابران | ثبات فیلتراسیون کلیه |
| SGLT2 inhibitors | کاهش فشار داخل گلومرول | محافظت طولانی مدت از GFR |
| Finerenone | ضد التهاب و ضد فیبروز | کند شدن افت GFR |
| GLP‑۱ agonists | کاهش التهاب سیستمیک | حمایت غیرمستقیم از فیلتراسیون |
| دیورتیک های تیازیدی | تنظیم حجم و فشار خون | حفظ پرفیوژن و جلوگیری از افت GFR |
اصلاح سبک زندگی در بیماران دیابتی
اصلاح سبک زندگی در بیماران دیابتی پایه ای ترین و در عین حال مؤثرترین بخش مدیریت نفروپاتی دیابتی محسوب می شود. بیماران باید الگوی تغذیه ای خود را به سمت رژیم کم نمک، کم پروتئین و سرشار از سبزیجات تازه هدایت کنند تا بار متابولیکی کلیه کاهش یابد. فعالیت بدنی منظم مانند سی دقیقه پیاده روی در روز به بهبود حساسیت انسولین و کاهش فشار خون کمک می کند. خواب کافی، کنترل استرس و ترک سیگار از ضروری ترین اقدامات در این مسیر هستند. همچنین باید مصرف آب به اندازه حفظ شود تا تراکم مواد زاید در ادرار کاهش پیدا کند. بیماران دیابتی باید از مصرف بی رویه داروهای ضد التهاب و مکمل های غیر تجویزی پرهیز کنند. اصلاح سبک زندگی در بیماران دیابتی نه تنها موجب کنترل بهتر قند و فشار خون می شود، بلکه توان کلیه را در مقابله با آسیب بلند مدت حفظ می کند.

پیشگیری
تغذیه مفید برای کلیه های دیابتی باید بر اصول کاهش فشار متابولیکی و حفظ عملکرد پایدار گلومرول ها طراحی شود. بیماران مبتلا به دیابت باید رژیمی حاوی پروتئین محدود، چربی های سالم و کربوهیدرات پیچیده داشته باشند تا از تجمع مواد زاید در خون و تأثیر دیابت بر کلیهها جلوگیری گردد. مصرف ماهی تازه، سبزیجات کم سدیم، غلات سبوس دار و میوه های کم پتاسیم مانند سیب و خیار برای این بیماران مفید است. در مقابل، نمک، گوشت قرمز، محصولات فرآوری شده و نوشیدنیهای قندی باید کاملاً حذف شوند. نوشیدن آب کافی و رعایت تعادل الکترولیت ها، بهترین راه برای حفظ فیلتراسیون کلیوی است و روند نفروپاتی را به طور چشمگیر کند می کند.
| گروه غذایی | توصیه تغذیه ای مفید | پرهیز تغذیه ای مهم |
|---|---|---|
| پروتئین ها | مصرف ماهی و مرغ بدون پوست در مقدار محدود | اجتناب از گوشت قرمز و فرآورده های دودی |
| لبنیات | مصرف ماست کم چرب و شیر بدون لاکتوز در حد کنترل شده | پرهیز از پنیر شور و شیر کامل چرب |
| کربوهیدرات ها | استفاده از غلات سبوس دار و نان جو | اجتناب از قند، شیرینی، نوشابه و نان سفید |
| میوه ها و سبزیجات | مصرف میوه های کم پتاسیم مثل سیب و خیار | پرهیز از موز، پرتقال و خشکبار شور |
| چربی ها | استفاده از روغن زیتون و آووکادو در حد متعادل | اجتناب از روغن های نباتی و سرخ کردنی |
| نمک و افزودنی ها | استفاده محدود از نمک یددار و چاشنی گیاهی | پرهیز از غذاهای کنسروی و سس های صنعتی |
سوالات رایج درباره تأثیر دیابت بر کلیهها
چه تفاوتی میان نفروپاتی دیابتی در بیماران نوع یک و نوع دو وجود دارد؟
در دیابت نوع یک، آسیب کلیوی معمولاً پس از چند سال کنترل ناکافی قند خون ظاهر می شود، در حالی که در دیابت نوع دو ممکن است هم زمان با تشخیص بیماری وجود داشته باشد، زیرا فرآیند پاتولوژیک زودتر آغاز می گردد.
آیا مصرف گوشت سفید نسبت به گوشت قرمز برای بیماران دیابتی مزیت دارد؟
بله، گوشت سفید مانند مرغ یا ماهی فشار متابولیکی پروتئینی کمتری بر کلیه وارد می کند و فاقد ترکیبات نیتروژنی سنگین است که می توانند در بیماران با GFR پایین تجمع یابند.
چرا بیماران دیابتی باید از مصرف داروهای NSAIDs خودداری کنند؟
داروهای ضد التهاب غیراستروئیدی جریان خون کلیوی را کاهش داده و به پارانشیم فشار همودینامیکی وارد می کنند. مصرف بلند مدت آنها خطر افت ناگهانی GFR و شروع نارسایی کلیوی را بالا می برد.
چه زمانی پایش ACR باید با تصویربرداری کلیوی ترکیب شود؟
وقتی نتیجه ی آزمایش ACR روند صعودی ثابت نشان دهد، یا کراتینین سرم از حد طبیعی بالاتر رود، انجام سونوگرافی یا داپلر ضروری است تا تغییرات ساختار کلیه و کاهش جریان خون بررسی گردد.