علائم دیابت پنهان و آشکار؛ نشانههایی که نباید نادیده بگیرید

علائم دیابت پنهان و آشکار نهتنها تفاوت میان دو مرحله از این بیماری را نشان میدهند، بلکه مسیر تشخیص و کنترل آن را نیز روشن میسازند. در دیابت پنهان، نشانهها اغلب خاموش و مبهماند: خستگی مداوم، خشکی دهان، تیرگی پوست در نواحی خاص یا تاری دیدهای گذرا. این وضعیت زنگ خطری است که بدن بهآرامی […]
تأثیر دیابت بر کلیهها؛ نشانهها، پیشگیری و روشهای درمان مؤثر
تأثیر دیابت بر کلیهها یکی از مهمترین جنبههای پنهان این بیماری است که اگر زود شناسایی نشود، بهتدریج به نارسایی کلیه منجر میشود. قند خون بالا در طول زمان به رگهای ظریف داخل کلیهها آسیب میزند و باعث میشود فیلترهای اصلی بدن عملکرد طبیعی خود را در پاکسازی خون از دست بدهند. این روند ابتدا […]
بهترین دکتر زخم پای دیابتی تهران(لیست بهترین پزشکان+مراکز)
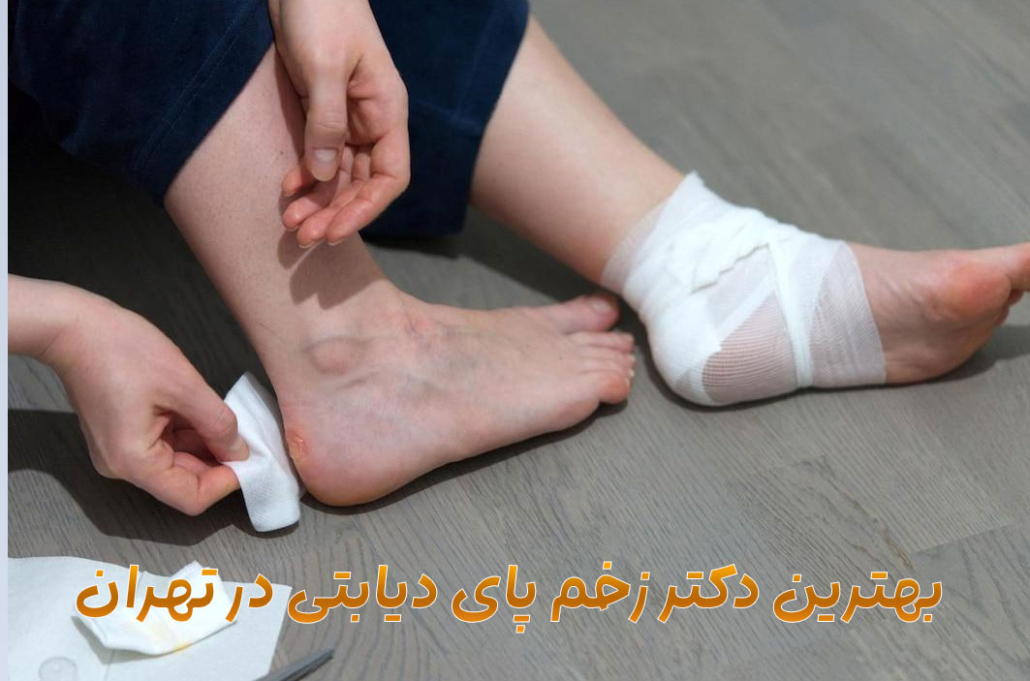
اگر به دنبال بهترین متخصص زخم دیابت در تهران هستید، انتخاب یک دکتر فوق تخصص با تجربه و دانش کافی در این زمینه بسیار مهم است. یک متخصص خوب با بررسی دقیق وضعیت بیمار و استفاده از روشهای درمانی نوین، میتواند به بهبود سریعتر زخمها و جلوگیری از عوارض جدی کمک کند. در تهران، پزشکان […]
درمان قطعی زخم سوختگی | بازگردانی کامل سلامت پوست شما
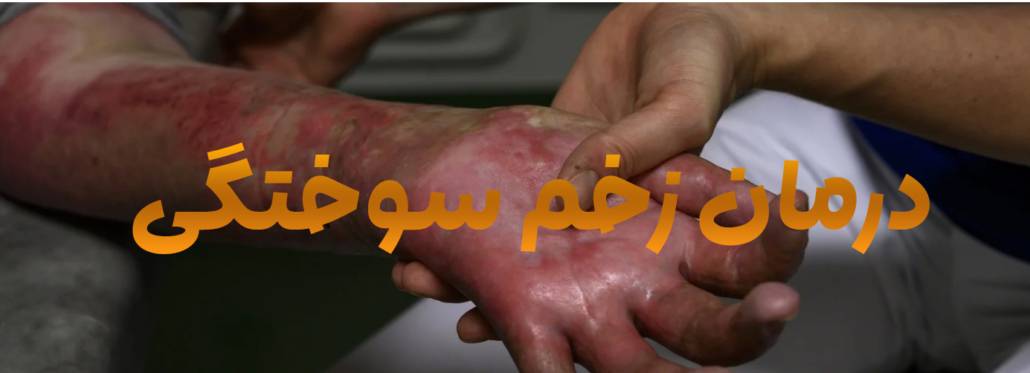
درمان قطعی زخم سوختگی ، و اما سوختگی که یکی از آسیبهای شایع پوستی است که درمان صحیح و سریع آن، تأثیر مستقیم بر کاهش عوارض ماندگار دارد. مدیریت زخم سوختگی شامل اقدامات اولیه (شستشو، خنککردن و پانسمان)، درمانهای دارویی (پمادهای آنتیبیوتیک، کرمهای ترمیمکننده) و روشهای پیشرفته (پانسمانهای نوین، پیوند پوست و لیزردرمانی) است. در […]
درمان زخم پای دیابتی |معجزه ۱۴۰۴، پیشگیری قطع عضو با روش نوین

زخم پای دیابتی یه مشکل خیلی جدیه که حدود ۱۵ تا ۲۵ درصد از افرادی که دیابت دارن باهاش درگیر میشن. این زخمها وقتی به وجود میان که گردش خون مختل میشه و اعصاب پا آسیب میبینن. وقتی صحبت از درمان زخم پای دیابتی میشه، پزشکها معمولاً از تمیز کردن بافتهای مرده، پانسمانهای مخصوص، آنتیبیوتیک […]
همه چیز درباره پلاسما تراپی زخم (قیمت پلاسما در درمان زخم + لیست پزشکان متخصص)
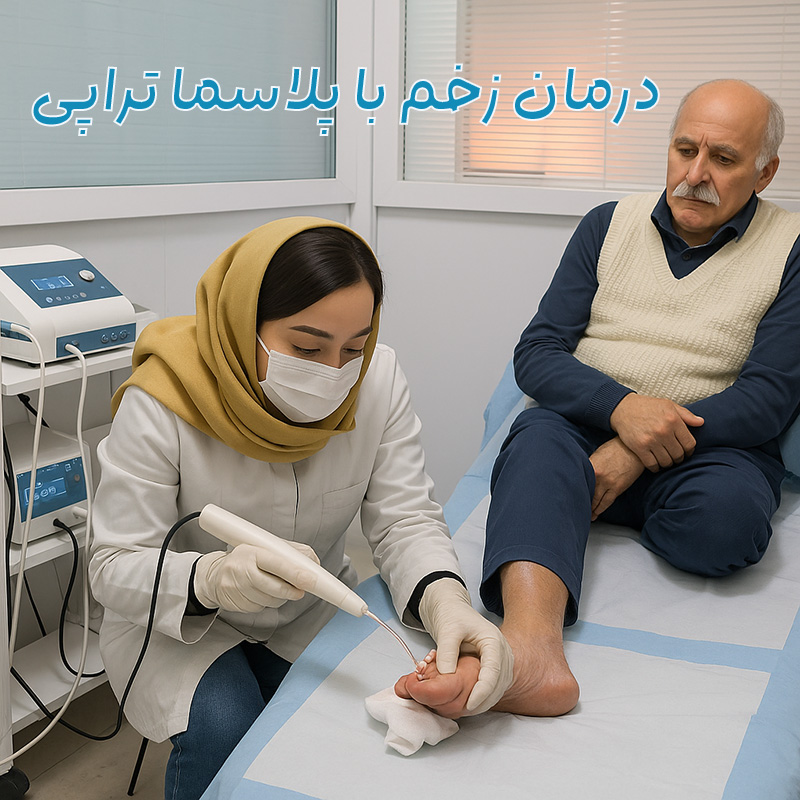
پلاسما تراپی زخم ، یک روش درمانی نوین و انقلابی در حوزه زیبایی و بهداشت پوست است. این فناوری پیشرفته با استفاده از گاز یونیزه شده، قادر به از بین بردن باکتریها، ویروسها و عوامل بیماریزا از سطح پوست و زخمهاست. پلاسمای سرد با ایجاد یک میدان الکتریکی قوی، واکنشهای شیمیایی منحصربفردی را برانگیخته که […]
